Estimados editores:
La fístula gastroesplénica (FGE) es una afección rara, de diferentes etiologías, principalmente de origen oncológico (75%)1, incluyendo algunos casos posteriores a radioterapia o quimioterapia secundarios a una rápida necrosis tumoral2, siendo el linfoma esplénico tipo B la neoplasia más frecuente. El 25% de las FGE restantes involucran patologías de origen infeccioso o inflamatorio, como úlceras gástricas, enfermedad de Crohn, absceso esplénico o trauma1,2.
Presentamos el caso de un paciente de 68 años, con antecedente de diabetes mellitus tipo 2, obesidad e hipertensión arterial, que acude al servicio de urgencias por presentar hematemesis grave. Se ingresó en la unidad de terapia intensiva para manejo clínico de la hipovolemia y se realizó videoendoscopía digestiva alta (VEDA), que informó abundante cantidad de sangre en el techo gástrico y sangrado en napa, sin lograr la hemostasia endoscópica. Posterior a ello presentó nuevos episodios de hematemesis, por lo que se interconsultó a la unidad de radiología intervencionista, donde se realizó angiografía digital que demostró un pseudoaneurisma esplénico con extravasación activa de material de contraste. Se llevó a cabo microcateterismo supraselectivo y se embolizó con N-butil cianoacrilato (NBCA), logrando la estabilización del paciente con mejoría de los parámetros hemodinámicos (Fig. 1).
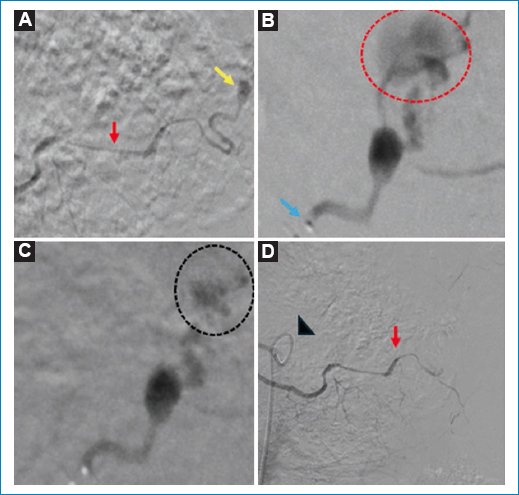
Figura 1. Tratamiento endovascular con cateterismo del tronco celíaco (A), donde se observa vasoespasmo difuso de la arteria esplénica (flecha roja) con pseudoaneurisma distal (flecha amarilla). Se realizó microcateterismo selectivo (B) y desde el microcatéter (flecha azul) se observó extravasación de contraste (círculo rojo punteado). Al realizar la oclusión con NBCA (C) se observó extravasación de NBCA fuera de la luz arterial (círculo negro punteado). En el control final (D) no hubo evidencia de sangrado activo.
Al mejorar los parámetros hemodinámicos se realizó tomografía computada (TC) de abdomen, observando pérdida de los planos de separación entre la curvatura mayor del estómago y el bazo, con evidencia de continuidad del contenido gástrico al espacio periesplénico y en el interior del bazo, no pudiendo delimitar planos de clivaje con el estómago, así como material de embolización en la cavidad gástrica, interpretando este hallazgo como una FGE sin lesión proliferativa visible al momento del estudio (Fig. 2). El paciente intercurre con taquicardia, acidosis y mal manejo del medio interno ocho horas después de la realización del estudio, por lo que el servicio de cirugía general realiza laparotomía exploradora con gastrectomía parcial y esplenectomía.
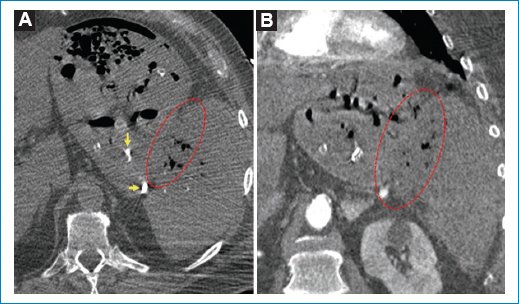
Figura 2. TC axial (A) y coronal (B) posterior a la estabilización del paciente. Se observa la pérdida de planos de separación entre el estómago y el bazo, con imágenes similares al contenido gástrico en los tejidos periesplénicos y el bazo (círculo rojo punteado). Se constata material de embolización en la cavidad gástrica (flechas amarillas).
El paciente persiste con trastorno del medio interno e inestabilidad hemodinámica posterior a la cirugía, y fallece en el posoperatorio tardío en la unidad de terapia intensiva con cuadro de coagulación intravascular diseminada. La evaluación de la pieza quirúrgica por el servicio de patología confirmó la fístula gastroesplénica con linfoma esplénico de células B grandes asociado (Fig. 3).
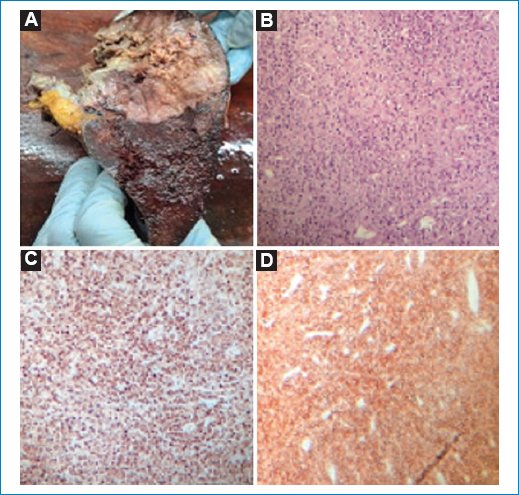
Figura 3. (A) Pieza quirúrgica en la que se evidencia un tumor macroscópico del bazo. (B) Imagen de histología con tinción de hematoxilina y eosina. Se observa una proliferación linfoide de células grandes. (C) Técnica de inmunohistoquímica: ki67 muestra un alto índice de proliferación celular. (D) Técnica de inmunohistoquímica: CD20 positivo, indicando proliferación linfoide.
La primera FGE fue descrita por Scoville et al.3 en 1967 en dos pacientes con linfoma esplénico, uno en autopsia y otro radiográficamente por la presencia de aire en el interior del bazo aumentado de tamaño, lo que fue denominado como “aeroesplenomegalia”, y se consideró secundario al crecimiento rápido del linfoma con necrosis central, causando adhesión y fistulización a órganos vecinos3,4. La presencia de imágenes pnéumicas en la TC en el interior del bazo con pérdida de los planos de separación con respecto al estómago es el principal signo de sospecha y alerta de la presencia de FGE5.
Se han identificado 33 casos de FGE de origen oncológico en la literatura, la mayoría asociados a linfoma de bazo (95%), el 81,8% en hombres, con una media de edad de 55 años, y 14 casos (42,4%) posterior al inicio de la quimioterapia6. En una revisión de 28 pacientes, el dolor abdominal y la astenia fueron el motivo de consulta en el 86% (24/28) y el 14% presentaron hemorragia gastrointestinal (4/28), con una mortalidad del 25%7.
El tratamiento dependerá de la presentación clínica, siendo principalmente gastrectomía y esplenectomía8. Cuando existe sangrado activo, el tratamiento endovascular ha sido realizado en pocos casos; sin embargo, ha sido exitoso y definitivo especialmente en pacientes no candidatos a cirugía o con linfomas refractarios a tratamiento4,9.
Financiamiento
Los autores declaran no haber recibido financiamiento para este trabajo.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Consideraciones éticas
Protección de personas y animales. Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable, de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki. Los procedimientos fueron autorizados por el Comité de Ética de la institución
Confidencialidad, consentimiento informado y aprobación ética. Los autores han seguido los protocolos de confidencialidad de su centro sanitario/institución para acceder a los datos de las historias clínicas. Se ha obtenido el consentimiento informado de los familiares del paciente y se cuenta con la aprobación del Comité de Ética. Se han seguido las recomendaciones de las guías SAGER.
Declaración sobre el uso de inteligencia artificial. Los autores declaran que no se utilizó ningún tipo de inteligencia artificial generativa para la redacción ni la creación de contenido de este manuscrito.