Introducción
Durante la realización de informes de resonancia magnética (RM) en neurorradiología, el médico especialista presta atención focalizándose en la anatomía intraaxial supratentorial e infratentorial, para diagnosticar una posible lesión o hallazgo relevante.
Posteriormente continuará con el espacio extraaxial valorando su anatomía, así como posibles imágenes patológicas. Luego valorará las modificaciones que genera la administración de gadolinio, si es que fuera solicitado por el médico derivante, para finalmente informar sus hallazgos.
Los avances tecnológicos conllevan mejorías en el desarrollo de los equipos de RM, logrando mejores imágenes, mayor resolución tisular para caracterizar focalmente los márgenes de las lesiones, perfeccionando reconstrucciones espaciales, así como apreciando imágenes no valoradas en equipos de menor resolución1–3.
Frecuentemente pueden existir imágenes más allá del área de interés encefálica, ya sean normales o patológicas, generando dudas si deben ser incorporadas en el informe. Estos hallazgos se conocen como incidentalomas, pudiendo ser la causa de la clínica que derivó en la realización de la RM, o ser completamente asintomáticos1,4.
La palabra “incidentaloma” se introdujo por primera vez en 1982, por Edward Druy y Glenn Geelhoed1.
La prevalencia de incidentalomas intracraneales en RM de cerebro es variable, dependiendo del trabajo valorado: puede considerarse un 2,7%, de los cuales un 2% son hallazgos no neoplásicos (p. ej., quiste aracnoideo, aneurismas) y un 0,7% son neoplásicos (gliomas, meningiomas, metástasis)4–6.
Este porcentaje puede incrementase hasta el 4,3%, si se emplean secuencias de alta resolución5.
Bhaskar refiere una prevalencia del 5-20% de incidentalomas encefálicos7.
El tumor más frecuentemente encontrado como incidentaloma intracraneal es el meningioma4,5,8.
Otros estudios de cohorte reportan hasta un 10% de prevalencia de incidentalomas intracraneales, en informes de RM de cerebro. La relevancia clínica de estos hallazgos se desconoce, aunque sí se reconocen diferencias etarias2,5.
Jasen describió la incidencia (25,6%) y prevalencia (0,43%) de incidentalomas intracraneales en la población pediátrica. El hallazgo más habitual fueron los quistes pineales, seguidos por quistes aracnoideos9.
Illes et al. propusieron un sistema de reportes de incidentalomas, pero todos intracraneales7.
No existen reportes o trabajos difundidos que describan la prevalencia de incidentalomas extraencefálicos, ya sea intracraneales o extracraneales.
No siempre la descripción del incidentaloma redunda en un beneficio al paciente; muchas veces el tratamiento del incidentaloma conlleva más riesgos que la conducta expectante o controles, sin necesidad de tratamiento de este2,5.
El solo conocimiento de la presencia de un incidentaloma causa ansiedad en los pacientes7.
Tampoco existe un criterio de uniformidad en relación con los incidentalomas, así como un reporte estandarizado de estos, dependiendo de la experiencia del neurorradiólogo que lo observó, de la resolución del equipo o de la causa que motivó la práctica de la RM, si es que se incorpora al reporte final2,6,8.
Algunos hallazgos descriptos pueden adelantar un diagnóstico, permitiendo tratar precozmente al paciente, reduciendo la morbimortalidad de una patología o decidir una conducta expectante2.
Gracias al avance de los estudios moleculares, resultaría interesante incorporar a los incidentalomas genéticos2.
Es importante recordar que el foco de visión está puesto en el encéfalo, tronco o cerebelo, por lo que los incidentalomas pueden ser valorados en forma incompleta o indeterminada.
Con fines didácticos, dividimos los incidentalomas extraencefálicos (intracraneales/extracraneales) en cinco regiones, que se describen a continuación.
Macizo cráneo-facial
El macizo cráneo-facial (MCF) forma la región más anterior del cráneo. Contiene a los senos paranasales (SPN) y tejidos blandos adyacentes.
En la tabla 1 se enumeran incidentalomas frecuentes presentes en el MCF.
Tabla 1. Incidentalomas del macizo cráneo-facial
| Quiste de retención |
| Desviación del tabique nasal |
| Hipertrofia adenoidea |
| Meningocele |
| Quiste de Thornwaldt |
| Infección odontológica |
La tomografía computada (TC) es el método de elección para estudiar los SPN, preferentemente por su mejor resolución para el estudio de la cortical ósea10,11, mientras que la RM es más sensible para la valoración de extensión de procesos infecciosos u oncológicos11.
Los SPN tienen como funciones: humidificar y calentar el aire inspirado, secreción de mucus, actuar como caja de resonancia de la voz, aumentar el área olfativa, y colaboran y dan forma a la estructura facial12.
La obstrucción de los ductos secretores de las glándulas seromucinosas del epitelio de recubrimiento de los SPN puede producir quistes de retención (QR). Estos están rellenos de mucus y constituyen un hallazgo incidental frecuente, presentándose habitualmente en el seno maxilar, con una prevalencia de entre el 1,4 y el 35,6%10,13.
Se observan como elevaciones convexas hacia la luz de un seno paranasal, hipointensos en T1 e hiperintensos en T2 (Fig. 1)10.
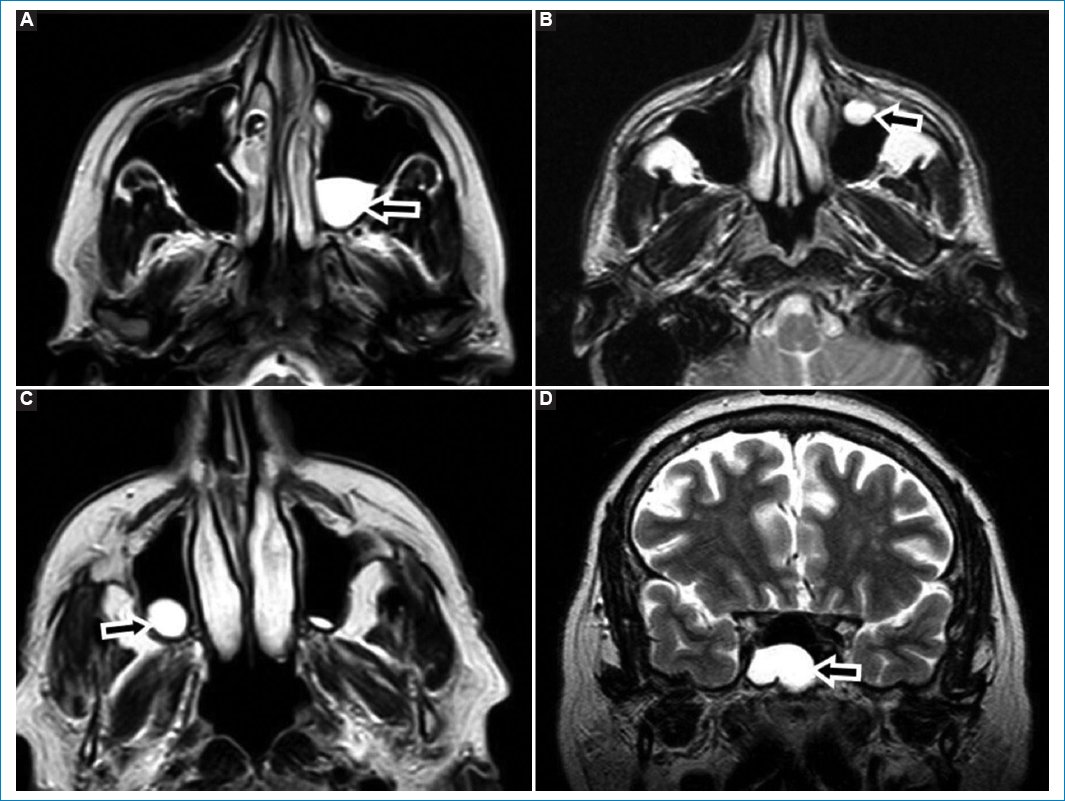
Figura 1. Quiste de retención. Secuencias potenciadas en T2, cortes axiales (A-C) y coronal (D). Las flechas rellenas señalan a los QR, caracterizados como imágenes ovoideas de bordes bien delimitados, hiperintensas en T2, por su contenido líquido.
La desviación del tabique nasal puede ser congénita o producirse por un trauma, y tiene una prevalencia mayor al 76%14; se produce cuando el tabique (septo) se aleja de la línea media y se aproxima a los cornetes14. Puede ser asintomática u ocasionar rinosinusitis, ronquido o apnea del sueño14.
La TC es el método de elección para estudiar la desviación septal15. La RM permite una mejor valoración de los tejidos blandos (Fig. 2)16.
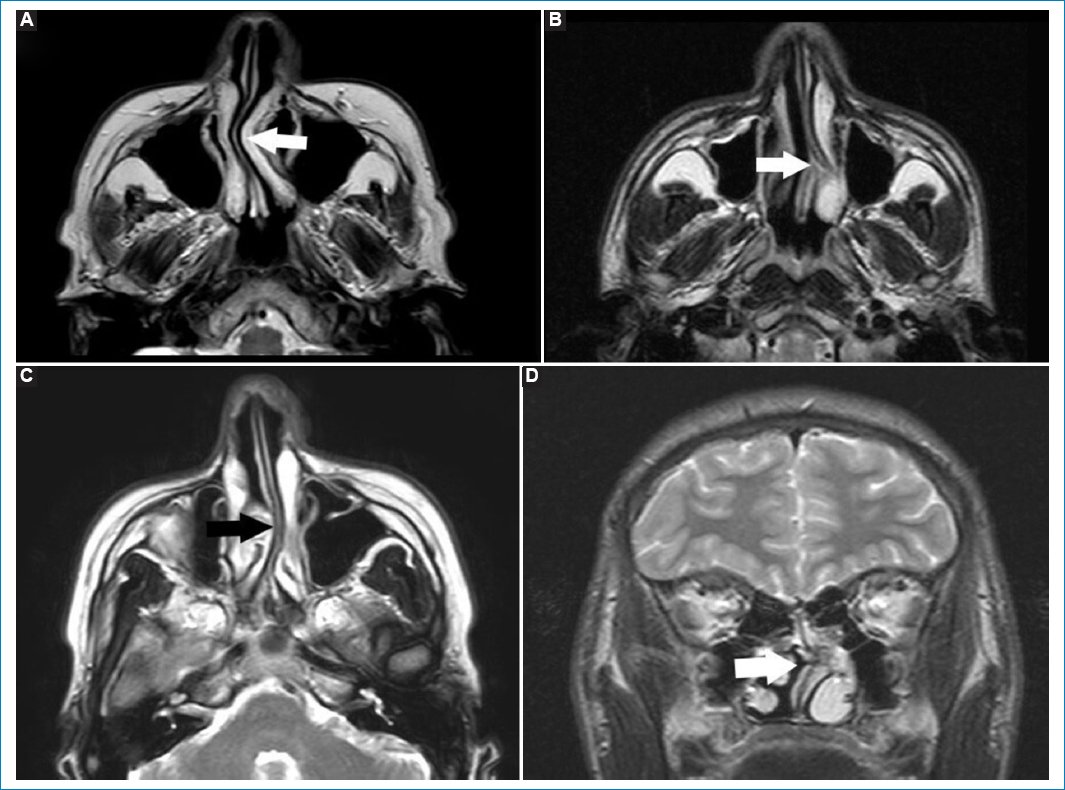
Figura 2. Imágenes potenciadas en T2. Cortes axiales (A-C) y coronal (D). Las flechas rellenas señalan las diferentes desviaciones del septo nasal, obliterando parcialmente la vía aérea.
La hipertrofia adenoidea puede observarse en pacientes jóvenes o en adultos jóvenes, atópicos o roncadores. Es evidenciable en RM como una masa de tejidos blandos, con estrías y quistes de retención pequeños; es hiperintensa en T2 e isointensa e T1, disminuyendo la vía aérea parcialmente (Fig. 3)17.
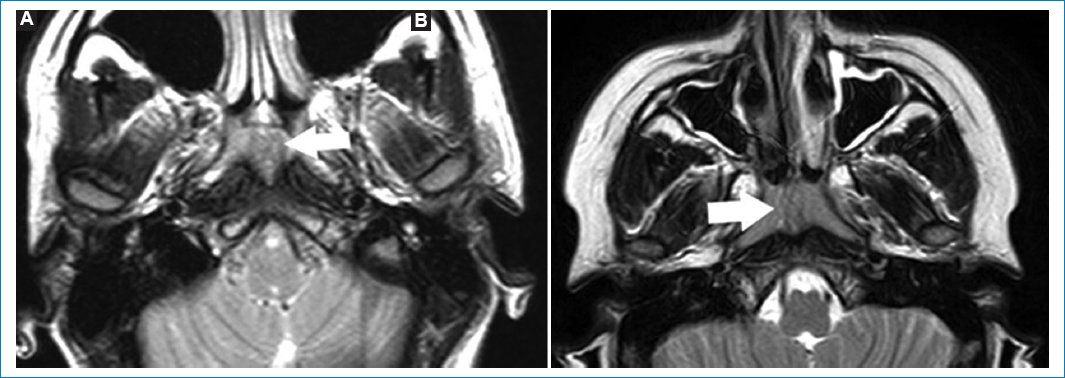
Figura 3. (A y B) Cortes axiales ponderados en T2. Las flechas señalan la hipertrofia adenoidea en dos pacientes distintos. Se aprecia engrosamiento hiperintenso con microquistes asociados, obliterando parcialmente la luz de la vía aérea.
Podemos definir al meningocele como una herniación de la duramadre, formando una colección anormal de líquido cefalorraquídeo (LCR), que comunica con el espacio de LCR que rodea al cerebro o la médula espinal18.
Tienen una incidencia de 1-3 cada 10.000 niños, y pueden tener origen congénito, traumático o atraumático19.
La RM permite valorarlos como hiperintensos en T2 e hipointensos en T1, dado su contenido de LCR (Fig. 4)20.
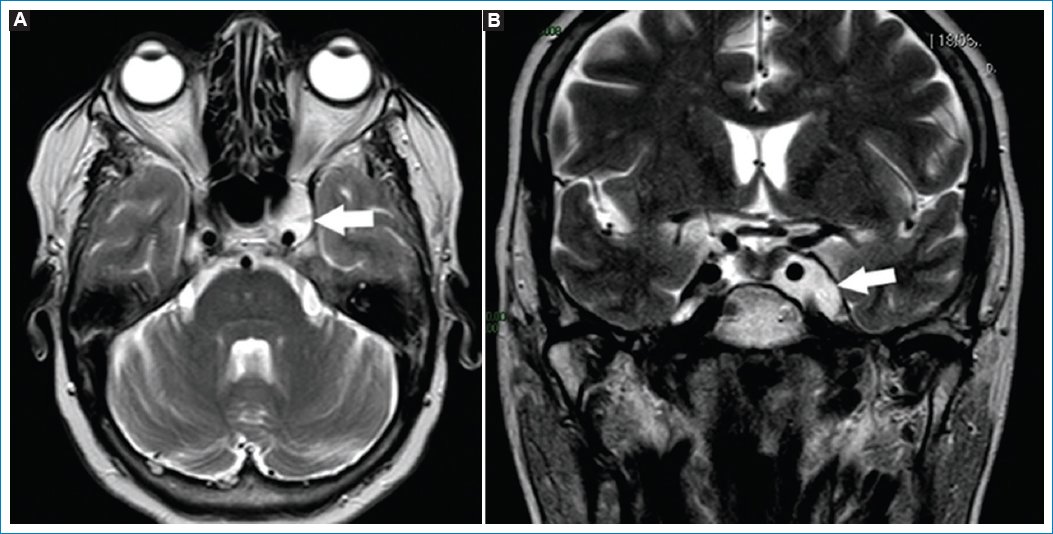
Figura 4. Imágenes potenciadas en T2. Corte axial (A) y coronal (B). Las flechas indican la presencia de meningocele cavernoso izquierdo. Este es valorado como un aumento del volumen del seno cavernoso afectado.
El quiste de Thornwaldt (QT) es una lesión benigna de la línea media de la nasofaringe, derivada de restos de la notocorda y el endodermo faríngeo21,22. Presenta una incidencia del 1,4-3,3%. Frecuentemente asintomáticos, pueden obstruir la vía aérea si crecen u ocasionar trastornos auditivos o dar síntomas si se infectan21,22. Suelen descubrirse en forma incidental mediante estudios por imágenes, realizados por otro motivo21.
La RM es el método de elección, apreciándose hiperintensos en T1 y T2, dado su rico contenido proteico, suelen no realzar con gadolinio (Fig. 5)21,22.
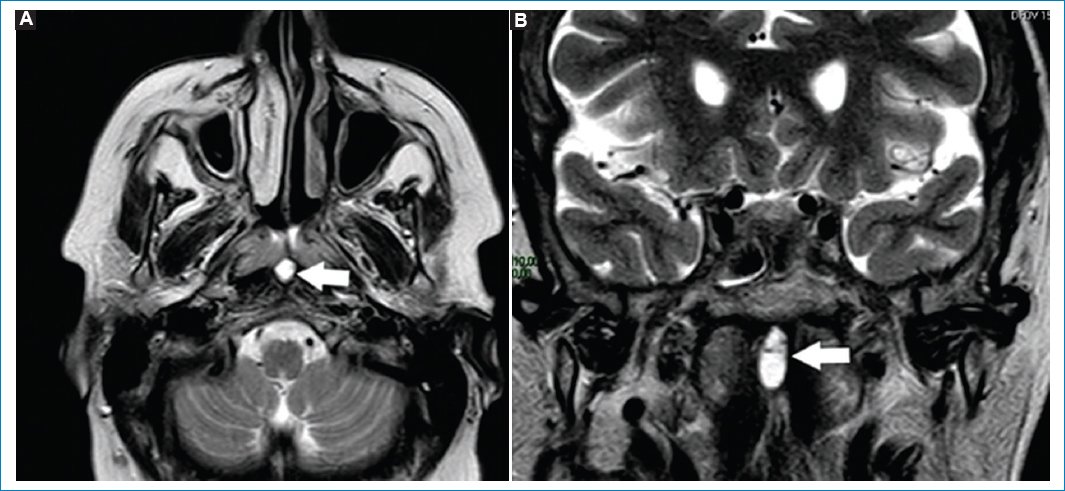
Figura 5. Quiste de Thornwaldt. Corte axial (A) y coronal (B), potenciados en T2. Las flechas señalan la presencia de una imagen de apariencia quística, hiperintensa en T2, en la pared posterior de la rinofaringe, compatible con QT.
En las infecciones de origen odontogénico, la RM es más sensible y específica que la TC para hallar el foco, así como valorar el compromiso y extensión a los tejidos blandos vecinos. El proceso infeccioso se aprecia como cambios en la señal en el maxilar comprometido, así como edema de los tejidos blandos adyacentes, apreciándose hiperintensos en T2 y secuencias con supresión grasa, con restricción en difusión y realzando con gadolinio23.
Órbitas
Forman parte del cráneo. Localizadas en su segmento medio-anterior, contienen a los globos oculares y tejidos blandos intraconales y extraconales. Los incidentalomas hallados se mencionan en la tabla 2.
Tabla 2. Incidentalomas orbitarios
| Estafiloma |
| Ptisis bulbi |
| Dacriops |
El adelgazamiento asociado a distensión de las membranas esclero-uveales, que como consecuencia genera un aumento de los diámetros anteroposteriores del globo ocular, se conoce como estafiloma24. El estafiloma puede ser unibilateral o bilateral y estar asociado a miopía del plano axial24,25. Se produce, entre otras causas, posterior a un traumatismo, radioterapia, cirugía, miopía o glaucoma24,25. Es bien apreciado en el plano axial en secuencias ponderadas en T2 (Fig. 6).
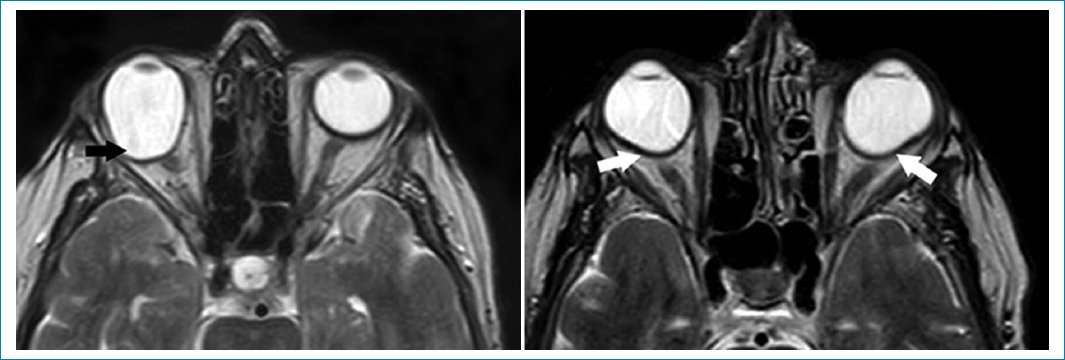
Figura 6. Imágenes potenciadas en T2. Cortes axiales en los que se evidencia elongación del diámetro antero-posterior de los globos oculares. Compatible con estafiloma (flechas).
La ptisis bulbi es la atrofia, asociada a calcificaciones, del globo ocular, secundaria a traumatismo o procesos infecciosos/inflamatorios previos26.
El globo ocular se aprecia heterogéneo, tanto en secuencias ponderadas en T1 como T2, con calcificaciones groseras asociadas. No es necesaria la administración de gadolinio (Fig. 7)27.
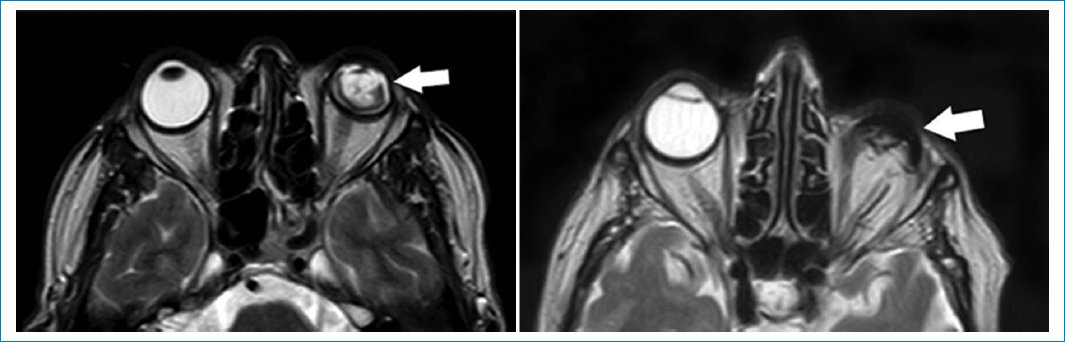
Figura 7. Imágenes potenciadas en T2. Cortes axiales. Se aprecia alteración y deformación del globo ocular, compatible con ptisis bulbi (flechas).
Los quistes simples dentro de las glándulas lagrimales son conocidos como dacriops28. Se producen por obstrucción de los conductillos glandulares. El antecedente de procesos infecciosos o traumatismos suele estar presente28. En TC se aprecian como masas hipodensas, mientras que en RM se ven hipointensos en T1 e hiperintensos en T2. Con contraste realzan periféricamente (Fig. 8)28.
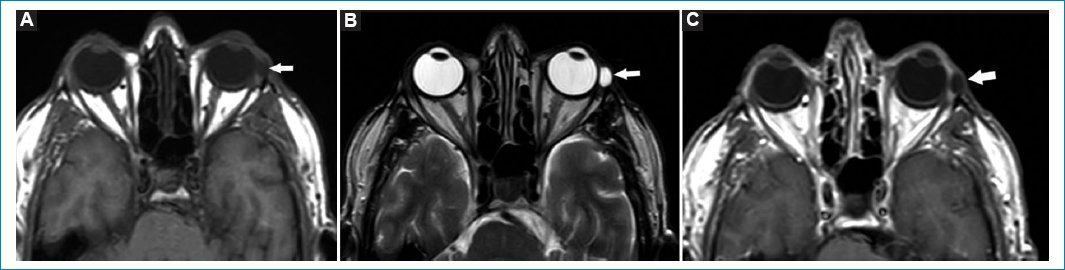
Figura 8. Quiste de glándula lagrimal izquierda. Cortes axiales, secuencias: T1 (A), T2 (B) y T1 con gadolinio (C). Se aprecia (flechas) una formación quística, hipointensa en T1, hiperintensa en T2, realzando periféricamente con gadolinio, compatible con contenido líquido.
Peñascos
Conforman las paredes laterales de las fosas medias (junto con el hueso esfenoidal) y posterior (junto con el hueso occipital).
Los hallazgos extraencefálicos se describen en la tabla 3.
Tabla 3. Incidentalomas del peñasco
| Efusión del ápex |
| Ocupación de cavidades mastoideas |
La efusión del ápex es acúmulo del líquido estéril, sin asociarse a síntomas clínicos. Las cavidades mastoideas presentan continuidad con el ápex petroso, por lo que pueden drenar su contenido en un ápex neumatizado29. Se objetiva hipointenso en T1 e hiperintenso en FLAIR y T2, sin realzar con gadolinio (Fig. 9)29.
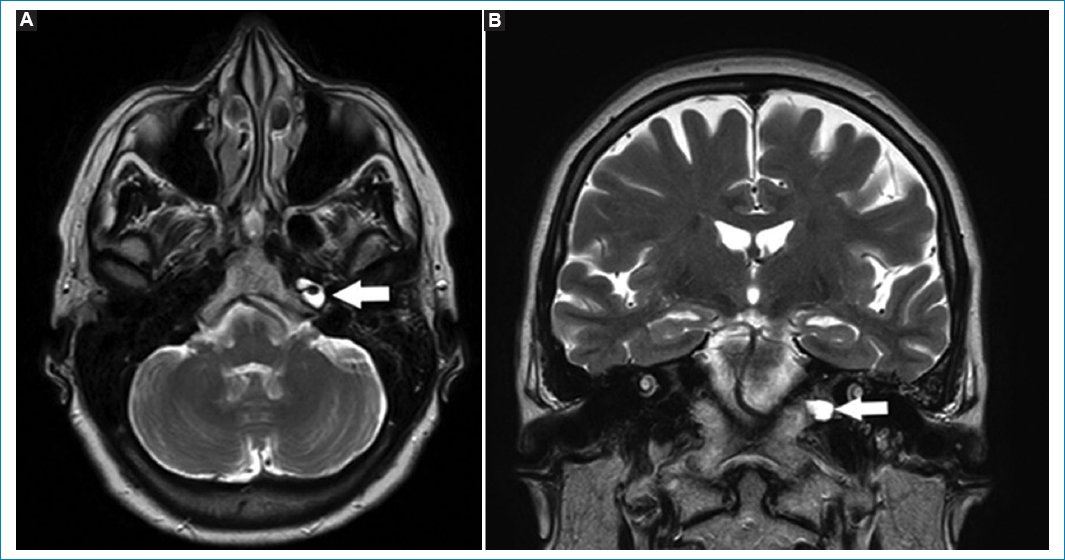
Figura 9. Imágenes potenciadas en T2. Cortes: axial (A) y coronal (B). Se observa (flechas) colección en el ápex izquierdo. Esta es hiperintensa en T2, resaltando en comparación del ápex neumatizado contralateral.
La presencia de hiperintensidades en las celdillas mastoideas, valoradas en secuencias ponderadas en T2, suele denominarse mastoiditis (Fig. 10)30. Este es un hallazgo fortuito, cuando la RM se pide por otro motivo; incluso algunos estudios de cohorte sugieren no mencionar la palabra mastoiditis, reemplazándola en el informe por ocupación de cavidades mastoideas. Cuando se encuentre la presencia de hiperintensidades en las cavidades mastoideas, deberá correlacionarse con la clínica, antes de denominarse mastoiditis30.
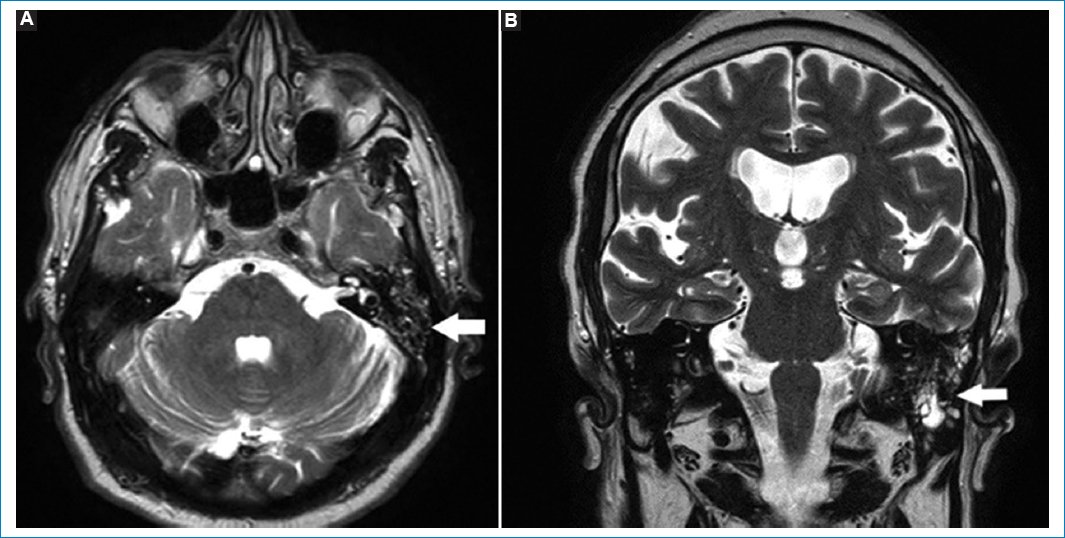
Figura 10. Corte axial (A) y sagital (B), potenciados en T2. Ocupación de cavidades mastoideas izquierdas (flechas), valoradas como hiperintensidades puntiformes y asimétricas.
Habitualmente la hiperintensidad se debe a acumulación de líquido estéril, por disfunción tubárica30.
Cuello
Es la región localizada entre la base del cráneo superiormente y el vértice del tórax por debajo. Es atravesada por estructuras vasculonerviosas, conteniendo glándulas, conductos y tejidos blandos que conforman su sostén.
Los hallazgos extraencefálicos del cuello se especifican en la tabla 4.
Tabla 4. Hallazgos incidentales en el cuello
| Adenopatías |
| Lipomas |
| Ganglios intraparotídeos |
La presencia de adenopatías en cuello debe ser informada. Recordemos que las adenopatías mayores de 1 cm, en el eje corto, cambios en la señal en el tejido graso vecino, necrosis, calcificaciones o cambios en el hilio graso deben considerarse sospechosas de malignidad (Fig. 11)1,31.
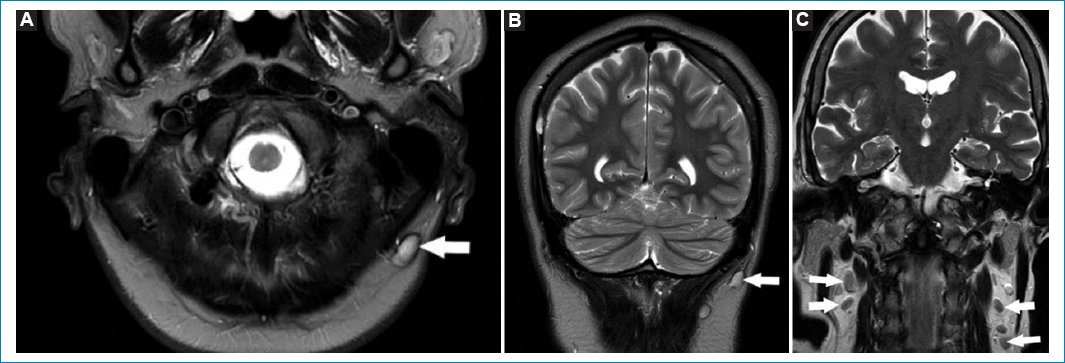
Figura 11. Adenopatías en cuello. Secuencias ponderadas en T1. Cortes: axial (A) y coronales (B y C). Las flechas señalan distintos pacientes en los que fue informada la presencia de adenopatías, en contexto de un linfoma en una paciente de 27 años.
Es muy común el hallazgo de lipomas en el tejido celular subcutáneo. Se caracterizan por su naturaleza benigna y lento crecimiento. Dado su contenido adiposo son hiperintensos en T1 y T2 e hipointensos en STIR (Fig. 12)32.
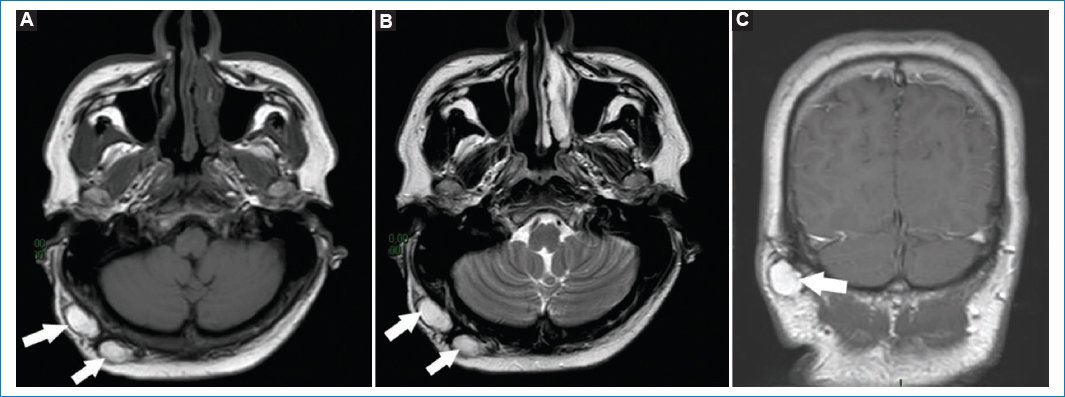
Figura 12. Lipomas en cuello. Cortes axiales T1 (A) y T2 (B), y corte sagital T1 con gadolinio (C). Las flechas indican la presencia de imágenes redondeadas, bien delimitadas, hiperintensas en T1 y T2. Corresponden a lipomas en la región occipital.
La RM es el método de elección para valorar adenopatías en el espesor del tejido glandular parotídeo. La visualización de ganglios (menores de 1 cm), ante la ausencia de lesiones focales vecinas, puede considerarse como normal (Fig. 13)33.
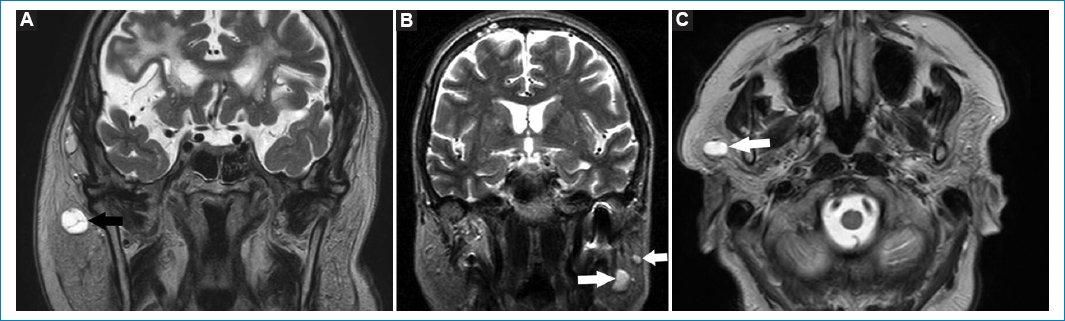
Figura 13. Secuencias potenciadas en T2. Cortes coronales (A y B) y axial (C). Se visualizan formaciones redondeadas en el parénquima de las glándulas parótidas. Corresponden a adenopatías fuera del rango adenomegálico (flechas).
Cuero cabelludo
Corresponde a la piel y tejido celular subcutáneo que recubren al cráneo34.
La tabla 5 resume los hallazgos de la región.
Tabla 5. Incidentalomas en el cuero cabelludo
| Lipomas |
| Quistes sebáceos |
Los lipomas constituyen uno de los tumores benignos más frecuentes. De morfología redondeada y bordes bien definidos, se los aprecia hiperintensos tanto en secuencias ponderadas en T1 como en T2, por su rico contenido en lípidos. Las secuencias con supresión grasa son útiles para valorar la reducción de señal del lipoma (Fig. 14)34.
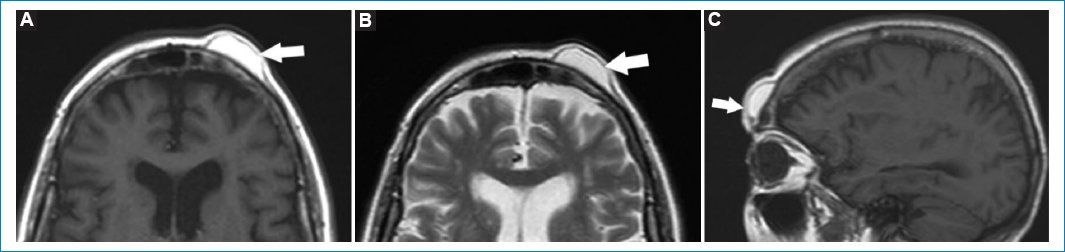
Figura 14. (A-C) Lipoma del cuero cabelludo, a nivel frontal izquierdo (flechas). Cortes: axial T1 (A), T2 (B) y sagital T1 (C). Se observa como una elevación con señal hiperintensa en su interior, por contenido rico en lípidos.
Los quistes sebáceos son formaciones quísticas bien delimitadas localizadas en la dermis. Si su contenido es rico en lípidos se aprecian hiperintensos en T1 y T2; en cambio, si el contenido es rico en queratina o pelo, puede valorarse como hipointensos/isointensos en T1 e hiperintensos en T2 (Fig. 15)34.
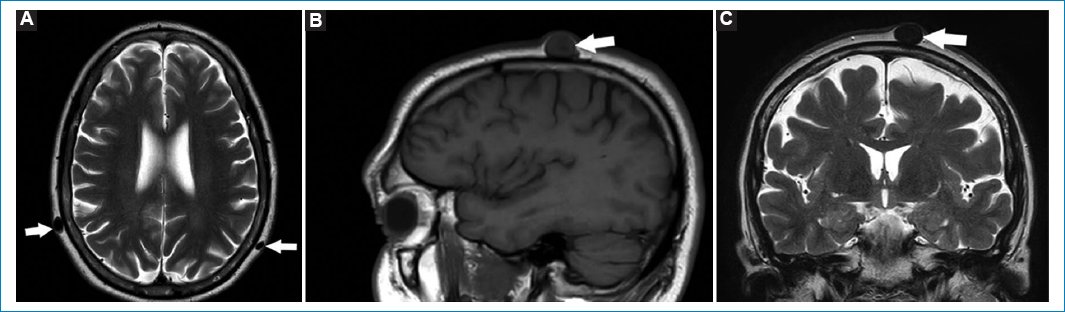
Figura 15. (A-C) Quistes sebáceos con contenido rico en queratina. Cortes: axial T1 (A), sagital T1 (B) y coronal T2 (C). Se muestran distintos pacientes en los que se observan (flechas) formaciones ovoides en el tejido celular subcutáneo, menores a un centímetro, con límites netos, que abomban la dermis. Son isointensos/hipointensos en T1 y T2.
Otros hallazgos del cuero cabelludo pueden ser: quistes dermoides, epidermoides, teratoides, queratoacantomas, etc.
La visualización periférica del encéfalo colabora con la detección de imágenes incidentales, normales o patológicas, que pueden pasar desapercibidas ante una mirada rápida, durante la realización de informes de RM de cerebro. Es criterio del imagenólogo mencionarlas en el reporte del estudio.
Agradecimientos
Los autores agradecen al técnico C. Agüero por su pericia para obtener las imágenes presentadas en este artículo.
Financiamiento
Los autores declaran no haber recibido financiamiento para este estudio.
Conflicto de intereses
P.M. Sartori es miembro del comité editorial de Revista Argentina de Radiología. V. Roig declara no tener conflicto de intereses.
Consideraciones éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad, consentimiento informado y aprobación ética. Los autores han seguido los protocolos de confidencialidad de su centro sanitario/institución para acceder a los datos de las historias clínicas. Se ha obtenido el consentimiento informado de los pacientes y se cuenta con la aprobación del Comité de Ética. Se han seguido las recomendaciones de las guías SAGER.
Declaración sobre el uso de inteligencia artificial. Los autores declaran que no se utilizó ningún tipo de inteligencia artificial generativa para la redacción ni la creación de contenido de este manuscrito.