Introducción
Desde el reporte del primer caso confirmado de COVID-19, el virus causante, el SARS-CoV-2, se expandió rápidamente en forma global y ha causado más de 6,8 millones de muertes hasta la fecha1,2. La falta de tratamiento antiviral específico o la disponibilidad de vacunas condicionaron una estrategia orientada a la prevención y la detección temprana de la enfermedad3.
La prueba de reacción en cadena de la polimerasa (PCR) es considerada el método de referencia para la detección de COVID-19. Sin embargo, durante la fase inicial de la pandemia, esta fue subóptima para lograr un adecuado triaje en los servicios de emergencias y las instituciones de salud. Esto se debió principalmente a la falta de disponibilidad de kits, al retraso para obtener los resultados y a la variable sensibilidad del método según la carga viral, el momento de toma de la muestra y el manejo de esta4,5.
El rol de las imágenes durante la pandemia fue controversial, particularmente el de la tomografía computada (TC) de tórax, con recomendaciones discrepantes con respecto a cuándo, cómo y en qué pacientes utilizarla, según diversos autores y sociedades científicas6–8. Si bien los hallazgos tomográficos del COVID-19 se superponen con los de otras enfermedades pulmonares, principalmente aquellas de etiología viral, algunos autores describieron patrones imagenológicos con elevadas sensibilidad y especificidad para la detección de COVID-199–11.
La estructuración de los reportes radiológicos surge con la finalidad de minimizar los errores en la comunicación con el médico solicitante. Utilizando un enfoque multidisciplinario y empleando niveles de evidencia, justificamos la información que debe ser incluida de acuerdo con la patología evaluada12,13. Plumb et al.14 encontraron que el reporte radiológico estructurado es el formato preferido por los médicos solicitantes, debido a la calidad del contenido y la claridad de los hallazgos.
En este marco, numerosas sociedades de radiología y de patología torácica, entre ellas la Sociedad Británica de Radiología Torácica (BSTI), la Sociedad Norteamericana de Radiología (RSNA) y la Sociedad Española de Radiología Médica (SERAM), propusieron clasificaciones basadas en un reporte estructurado de las características, la distribución y la extensión de las alteraciones en la TC de tórax en los pacientes con COVID-1915–17.
Con la finalidad de identificar los hallazgos radiológicos y lograr una interpretación objetiva de los estudios (con menor variabilidad) y una mejor comunicación de los resultados con los diferentes servicios, nos basamos en los modelos de BSTI, RSNA y SERAM para la creación de un informe estructurado para la TC de tórax en el COVID-19 en nuestra institución. La graduación de la probabilidad de COVID-19 basada en la TC de tórax podría mejorar el rendimiento diagnóstico y la comunicación con los médicos remitentes. Dicho informe estructurado fue implementado en nuestro centro a partir del 15 de abril de 2020.
El propósito de nuestro trabajo fue analizar la utilidad de la estrategia implementada, mediante métricas de exactitud diagnóstica del informe estructurado de la TC de tórax para la detección de COVID-19 en nuestra institución.
Método
Se realizó un estudio retrospectivo, observacional, descriptivo y analítico, abarcando el periodo comprendido entre el 15 de abril y el 31 de diciembre de 2020, en un centro neurológico de tercer nivel. Se incluyeron pacientes con TC de tórax y reporte estructurado, con sospecha clínica o epidemiológica de COVID-19, y pacientes en los que fue necesario descartar COVID-19 por otros motivos (evaluación prequirúrgica, internación en unidad cerrada, etc.). Se excluyeron los pacientes que no contaban con resultado de PCR o que esta se hubiera realizado pasados 30 días de realizada la TC. La presencia de ARN viral se detectó por PCR en tiempo real usando el kit TaqPath COVID-19 CE-IVD RT-PCR de Thermo Fisher, de acuerdo con el protocolo del fabricante. El presente trabajo cuenta con aprobación del comité de ética institucional de nuestra institución, con la exención de tomar consentimiento informado debido a que se realizó un análisis retrospectivo de los datos, sin intervenciones ni cambios de conducta en el algoritmo diagnóstico de los pacientes.
Las TC de tórax se realizaron con dos equipos de TC multidetector (GE LightSpeed y GE LightSpeed VCT, de 16 y 64 filas de detectores, respectivamente) dedicados al estudio de pacientes con sospecha o diagnóstico de COVID-19. Las imágenes se obtuvieron con el paciente en decúbito supino y conteniendo la respiración. Los parámetros utilizados fueron los siguientes: voltaje del tubo 120 kV, corriente del tubo 190 mA con sistema de modulación de corriente antropomórfica, colimación del detector 32 × 0,625 mm y pitch 1. Las imágenes se reconstruyeron con un grosor de corte de 1,25 mm y un incremento de reconstrucción de 0,625 mm, utilizando filtros de tejidos blandos y de alta resolución para evaluar el mediastino y el parénquima pulmonar, respectivamente. Las imágenes se almacenaron en el PACS (Picture Archiving and Communication Systems) institucional para su posterior evaluación.
El reporte específico para informar las TC de tórax en el contexto de la pandemia por COVID-19 desarrollado en nuestra institución estaba conformado por una sección de texto libre y una sección estructurada con ítems a evaluar con múltiples opciones (Fig. 1). La sección estructurada se dividió en “hallazgos pulmonares”, “distribución”, “ubicación”, “hallazgos poco probables de COVID-19” y “otras patologías alternativas”. Las conclusiones también se encontraban estructuradas siguiendo las recomendaciones de lenguaje propuesto por la RSNA16, y podían ser “estudio normal”, “estudio sin hallazgos compatibles con COVID-19”, “apariencia atípica”, “apariencia indeterminada” y “apariencia típica”. Las imágenes fueron interpretadas mediante un sistema de doble lectura; la primera fue realizada por radiólogos en formación (residentes y fellows de diagnóstico por imágenes) y la segunda por médicos especialistas de diagnóstico por imágenes de nuestra institución.

Figura 1. Plantilla de reporte estructurado utilizada en nuestra institución para pacientes con sospecha clínica o epidemiológica de COVID-19 y para pacientes en los que fue necesario descartar COVID-19 por otros motivos.
Para evaluar el acuerdo interobservador se compararon las conclusiones de los médicos de primera y segunda lectura en 102 informes de TC de tórax (35% de la muestra) mediante el coeficiente kappa de Cohen ponderado y su intervalo de confianza del 95% (IC 95%). El valor kappa obtenido se interpretó como sigue: ≤ 0,20 concordancia escasa, 0,21-0,40 concordancia aceptable, 0,41-0,60 concordancia moderada, 0,61-0,80 concordancia fuerte y > 0,80 concordancia excelente18.
Se evaluó el rendimiento diagnóstico del informe estructurado de la TC de tórax mediante los parámetros de sensibilidad, especificidad, valor predictivo negativo (VPN), valor predictivo positivo (VPP) y exactitud diagnóstica global, utilizando la PCR como referencia. Asimismo, se generaron curvas ROC (receiver operating characteristic) para comparar el rendimiento integral de la conclusión del informe estructurado con las probabilidades obtenidas al ajustar un modelo de regresión logística utilizando los hallazgos radiológicos convencionales como predictores, y la PCR como resultante.
El análisis estadístico se realizó utilizando R (R Core Team, 2020). La manipulación y la visualización de los datos se llevaron a cabo principalmente utilizando el paquete Tidyverse dentro del entorno R19. Se utilizaron estadísticas descriptivas simples para resumir los resultados. Se aplicaron las pruebas de Fisher y c2, de forma acorde, para evaluar asociación entre factores. El nivel de significación se estableció en 0,05.
Resultados
De los 909 pacientes que se realizaron TC de tórax entre el 15 de abril y el 31 de diciembre de 2020 y que tenían un informe estructurado disponible, se excluyeron 615 pacientes: 586 pacientes no se realizaron PCR y 29 pacientes tenían más de 30 días entre la PCR y la TC de tórax. Luego de aplicar los criterios de elegibilidad, se incluyeron 294 pacientes con edad media 61,7 años, rango etario 0-97 años, el 49% de sexo femenino, de los cuales 41 (13,9%) tuvieron PCR positiva (Fig. 2).
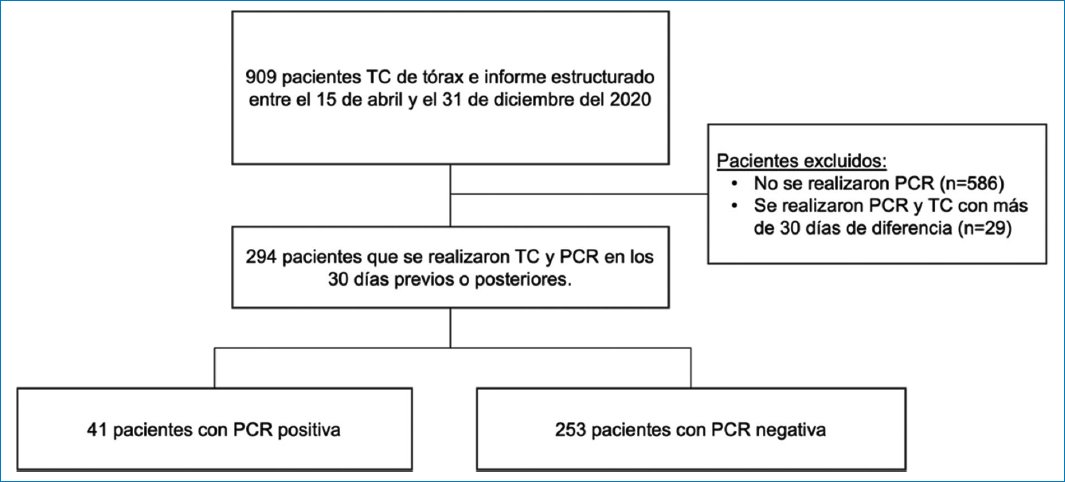
Figura 2. Flujograma de pacientes.
Entre los hallazgos frecuentemente identificados en el COVID-19 se encontró vidrio esmerilado en 25 (61%), consolidación en 14 (34%), halo inverso en 4 (9,8%), crazy paving en 1 (2%) y patrón reticular en 1 (2%) de los 41 pacientes con PCR positiva. Los patrones de vidrio esmerilado y halo reverso obtuvieron una asociación estadísticamente significativa con la PCR positiva (p < 0,001 para ambas). Asimismo, la ausencia de patrón pulmonar alguno (no aplica) se asocia de forma estadísticamente significativa con PCR negativa (p = 0,004) (Fig. 3).
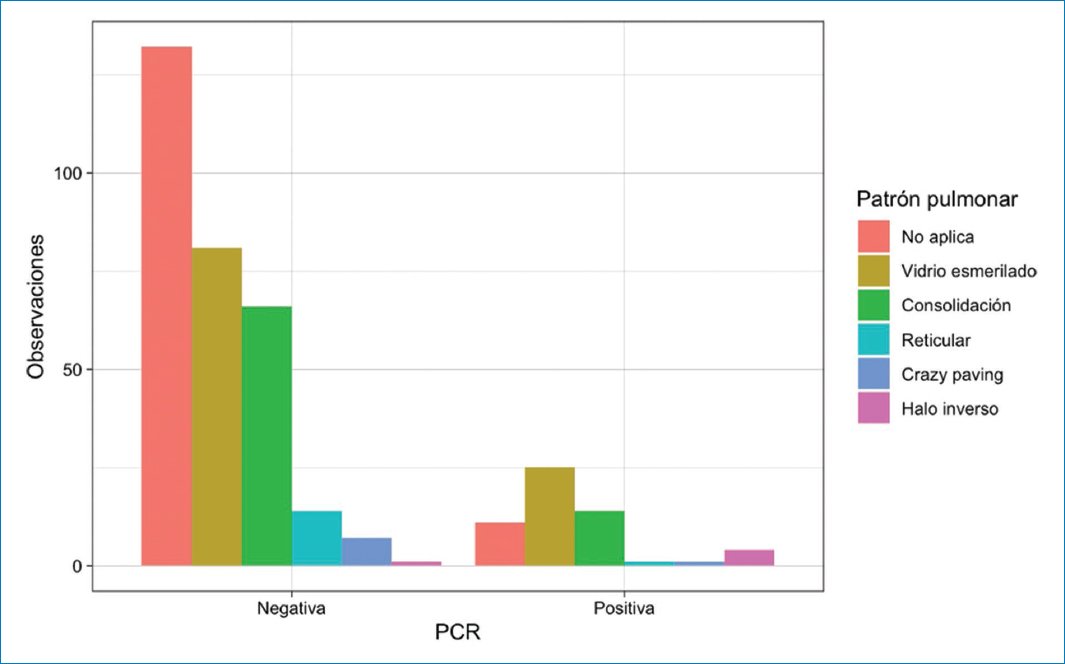
Figura 3. Distribución de los patrones pulmonares frecuentemente identificados en la TC de tórax de pacientes con COVID-19 agrupados según el resultado de la PCR.
Dentro de los hallazgos infrecuentemente identificados en el COVID-19, el que más se observó fue el derrame pleural, en 41 de 253 pacientes con PCR negativa (16%) y solo en 1 de 41 pacientes con PCR positiva (2,4%). Se obtuvo una asociación estadísticamente significativa entre derrame pleural y PCR negativa (p = 0,015) (Fig. 4).
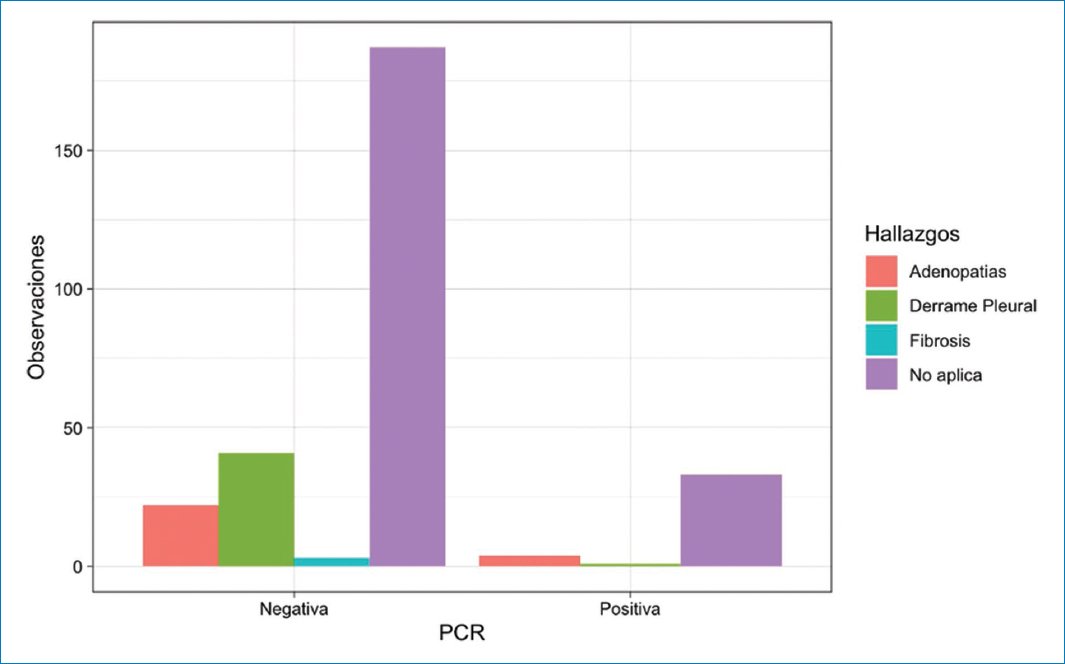
Figura 4. Distribución de los hallazgos infrecuentemente identificados en la TC de tórax de pacientes con COVID-19 agrupados según el resultado de la PCR.
Respecto a los otros hallazgos pulmonares observados en la TC de tórax (nódulo o masa, árbol en brote, cavitación y neumonía lobar), al menos con la cantidad de casos presente en cada variable no se encuentra asociación estadísticamente significativa entre estos y el resultado de la PCR.
En cuanto a la ubicación de los hallazgos pulmonares, se encontró asociación estadísticamente significativa entre lóbulo medio y la língula (p < 0,001), y en menor medida entre el lóbulo superior derecho (p = 0,018), con PCR positiva (Fig. 5). No se encontró una asociación estadísticamente significativa entre el resultado de la PCR y los distintos patrones de distribución (central, periférica o difusa) en la TC de tórax (Fig. 6). La presencia, la distribución y la localización de los patrones pulmonares evaluados se resumen en la tabla 1.
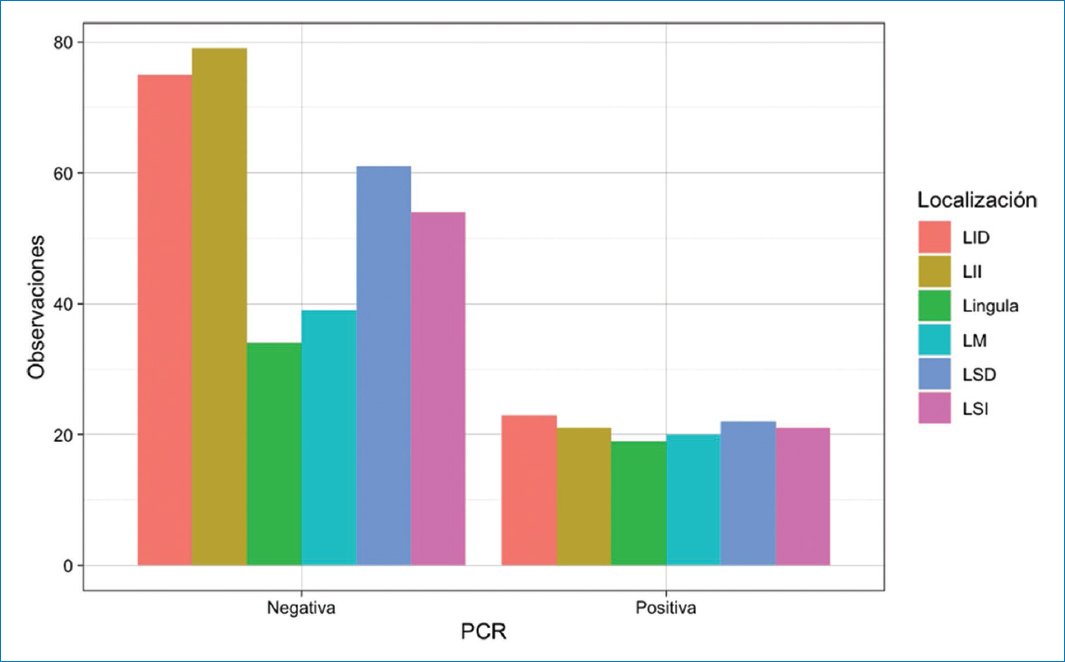
Figura 5. Localización (por lóbulos) de los hallazgos patológicos en la TC de tórax agrupados según el resultado de la PCR. LID: lóbulo inferior derecho; LII: lóbulo inferior izquierdo; LM: lóbulo medio; LSD: lóbulo superior derecho; LSI: lóbulo superior izquierdo.
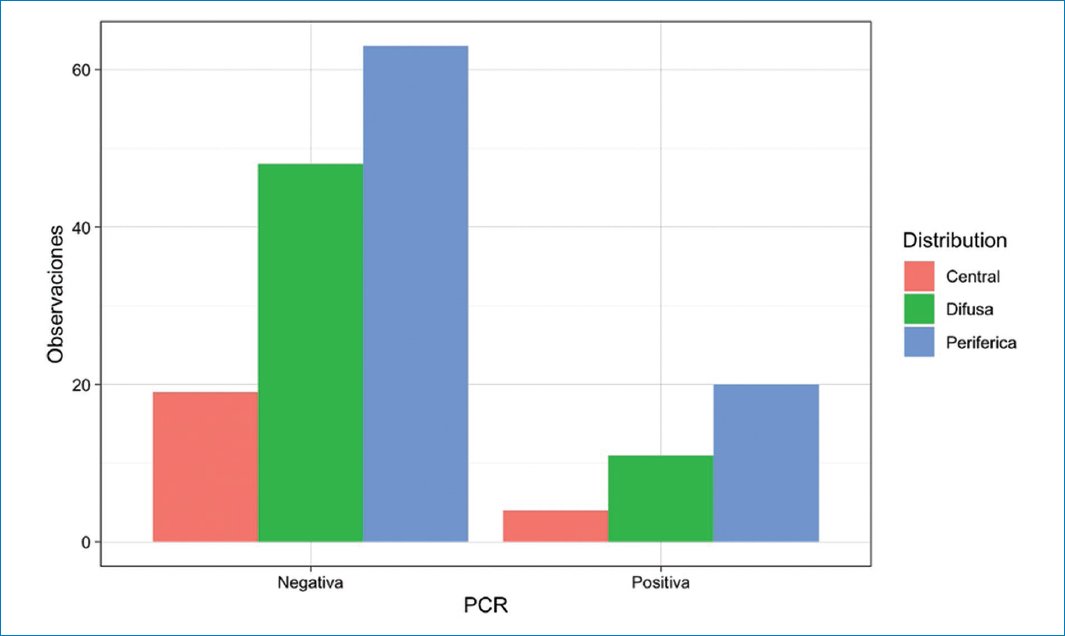
Figura 6. Distribución (central, periférica o difusa) de los hallazgos patológicos en la TC de tórax agrupados según el resultado de la PCR.
Tabla 1. Patrones, distribución y localización de los hallazgos radiológicos en la TC de tórax agrupados por resultado de la PCR. Los porcentajes entre paréntesis representan el número de observaciones de la variable por grupo dividido por el número de observaciones totales en dicha categoría
| Características en TC | PCR positiva (n = 41) | PCR negativa (n = 253) | p |
|---|---|---|---|
| Patrones frecuentes en el COVID-19 | |||
| Vidrio esmerilado | 25 (61%) | 81 (32%) | 0,001* |
| Reticular | 1 (2,4%) | 14 (5,5%) | 0,703 |
| Halo inverso | 4 (9,8%) | 1 (0,4%) | 0,001* |
| Consolidación | 14 (34,1%) | 66 (26,1%) | 0,375 |
| Crazy paving | 1 (2,4%) | 7 (2,8%) | 1,000 |
| No aplica | 11 (26,8%) | 132 (52,2%) | 0,004* |
| Patrones infrecuentes en el COVID-19 | |||
| Derrame | 1 (2,4%) | 41 (16,2%) | 0,015* |
| Adenopatía | 4 (9,8%) | 22 (8,7%) | 0,770 |
| Fibrosis o panalización | 0 (0%) | 3 (1,2%) | 1,000 |
| No aplica | 33 (80,5%) | 187 (73,9%) | 0,441 |
| Otros hallazgos en la TC | |||
| Nódulo/masa | 0 (0%) | 19 (7,5%) | 0,086 |
| Árbol en brote | 3 (7,3%) | 24 (9,5%) | 1,000 |
| Cavitación | 0 (0%) | 3 (1,2%) | 1,000 |
| Neumonía lobar | 4 (9,8%) | 36 (14,2%) | 0,623 |
| Distribución | |||
| Central | 4 (11%) | 19/130 (15%) | 0,768 |
| Periférica | 11 (31%) | 48/130 (37%) | 0,141 |
| Difusa | 20 (57%) | 63/130 (48,5%) | 1,000 |
| Localización | |||
| Lóbulo superior derecho | 22 (17,5%) | 61 (18%) | 0,018* |
| Lóbulo medio | 20 (16%) | 39 (11%) | 0,001* |
| Lóbulo inferior derecho | 23 (18%) | 75 (22%) | 0,146 |
| Lóbulo superior izquierdo | 21 (17%) | 54 (16%) | 0,073 |
| Língula | 19 (15%) | 34 (10%) | 0,001* |
| Lóbulo inferior izquierdo | 21 (17%) | 79 (23%) | 0,721 |
| Bilateral† | 85/126 (67,5%) | 249/342 (73%) | 0,308 |
|
* Valor p estadísticamente significativo. † Porcentaje estimado por la sumatoria del compromiso de lóbulos bilaterales. |
|||
De los 41 pacientes con PCR positiva, 15 fueron clasificados como apariencia típica en el reporte estructurado (verdaderos positivos). En la figura 7 se muestra un ejemplo de TC de tórax y de informe estructurado con apariencia típica. De los 26 pacientes restantes, 6 fueron clasificados como apariencia indeterminada, 10 como apariencia atípica, 7 como hallazgos no compatibles con COVID-19 y 3 como normales (Tabla 2).
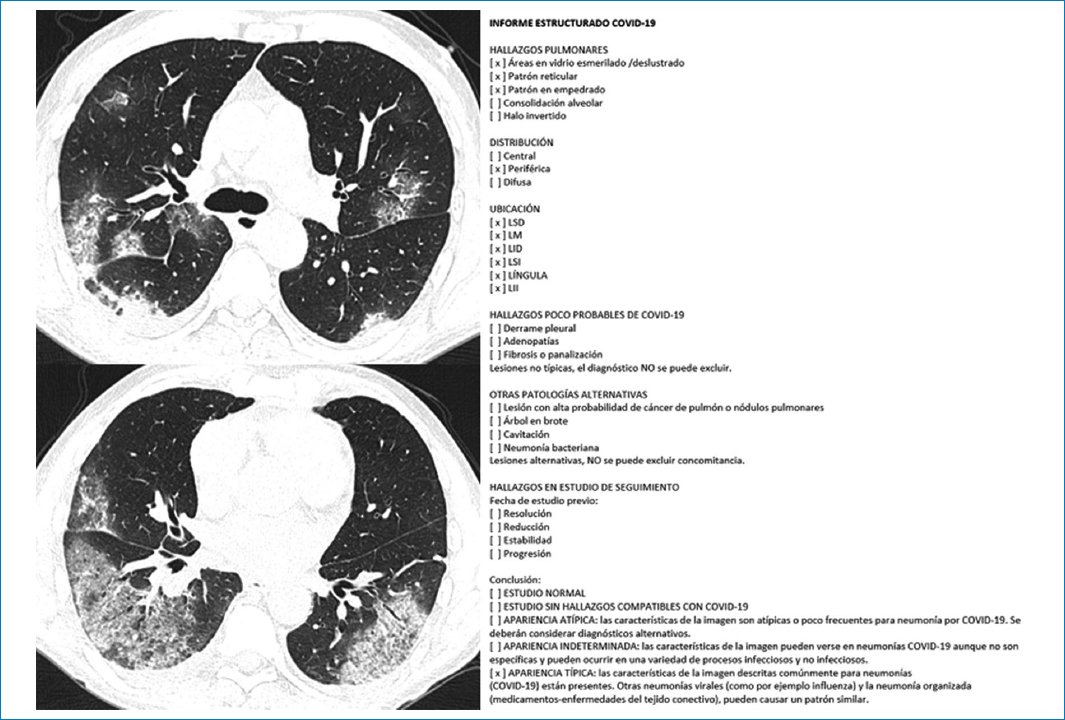
Figura 7. TC de un paciente con hallazgos típicos de enfermedad pulmonar por COVID-19 y reporte estructurado correspondiente.
Tabla 2. Distribución de las conclusiones del reporte estructurado según el resultado de la PCR
| Conclusión | PCR positiva (n = 41) | PCR negativa (n = 253) |
|---|---|---|
| Normal | 3 (7,3%) | 23 (9,1%) |
| No COVID-19 | 7 (17%) | 138 (54,5%) |
| Apariencia atípica | 10 (24%) | 50 (20%) |
| Apariencia indeterminada | 6 (15%) | 34 (13%) |
| Apariencia típica | 15 (37%) | 8 (3,2%) |
Utilizando como punto de corte la categoría apariencia típica, la sensibilidad fue del 37% y la especificidad del 97%, con un VPP del 65% y un VPN del 90%. La exactitud diagnóstica global de la TC con apariencia típica fue del 88%. Utilizando como punto de corte las categorías apariencia típica e indeterminada, la sensibilidad fue del 51% y la especificidad del 83%. Utilizando como punto de corte las categorías apariencia típica, indeterminada y atípica, la sensibilidad fue del 76% y la especificidad del 64%. Utilizando como punto de corte las categorías no normales (apariencia típica, indeterminada, atípica o ausencia de hallazgos no COVID-19), la sensibilidad fue del 83% y la especificidad del 55% (Tabla 3 y Fig. 8).
Tabla 3. Sensibilidad, especificidad, VPP, VPN y exactitud, según los distintos umbrales de discriminación basados en las conclusiones
| Conclusión reporte estructurado | Sensibilidad | Especificidad | VPP | VPN | Exactitud |
|---|---|---|---|---|---|
| Apariencia típica | 0,37 | 0,97 | 0,65 | 0,90 | 0,88 |
| Apariencia típica o indeterminada | 0,51 | 0,83 | 0,33 | 0,91 | 0,79 |
| Apariencia típica o indeterminada o atípica | 0,76 | 0,64 | 0,25 | 0,94 | 0,65 |
| Apariencia típica o indeterminada o atípica o ausencia de hallazgos no COVID-19 | 0,83 | 0,55 | 0,23 | 0,95 | 0,59 |
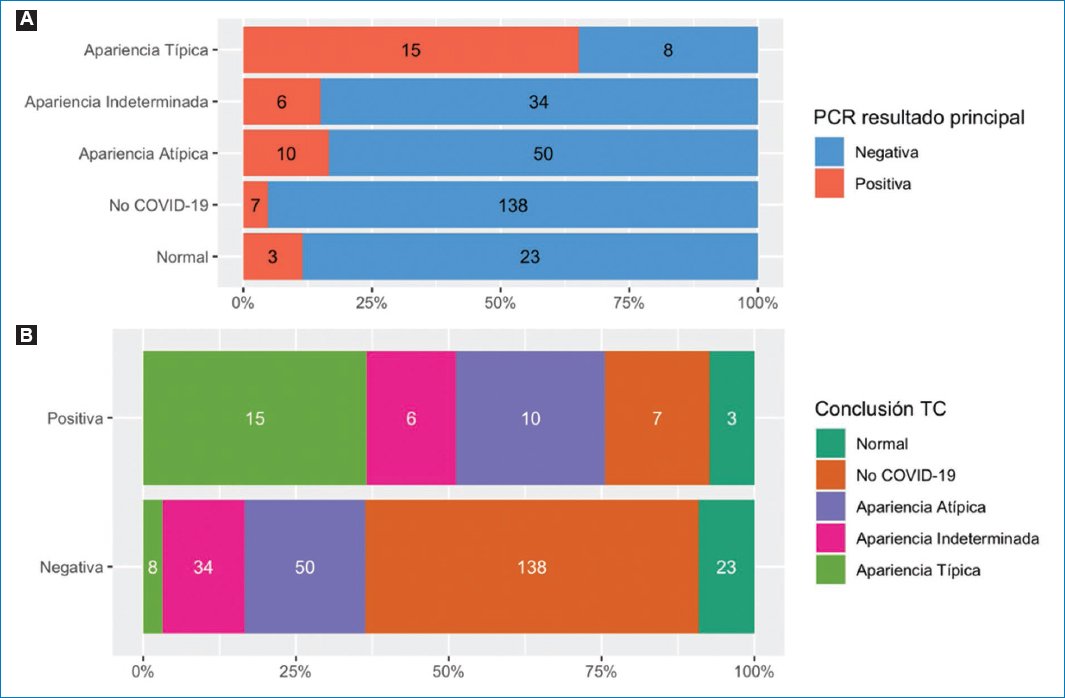
Figura 8. Distribución de los resultados de la PCR según la conclusión del informe estructurado de las TC de tórax. (A) Las barras están segmentadas según el resultado de la PCR. (B) Las barras están segmentadas según el resultado de la conclusión. Los números dentro de las barras representan las distribuciones porcentuales.
El área bajo la curva (AUC) ROC para las conclusiones del informe estructurado fue de 0,737 (IC 95%: 0,64-0,83), mientras que el AUC ROC de los hallazgos radiológicos convencionales, al ajustar un modelo de regresión logística, fue de 0,767 (IC 95%: 0,68-0,85) (Fig. 9).
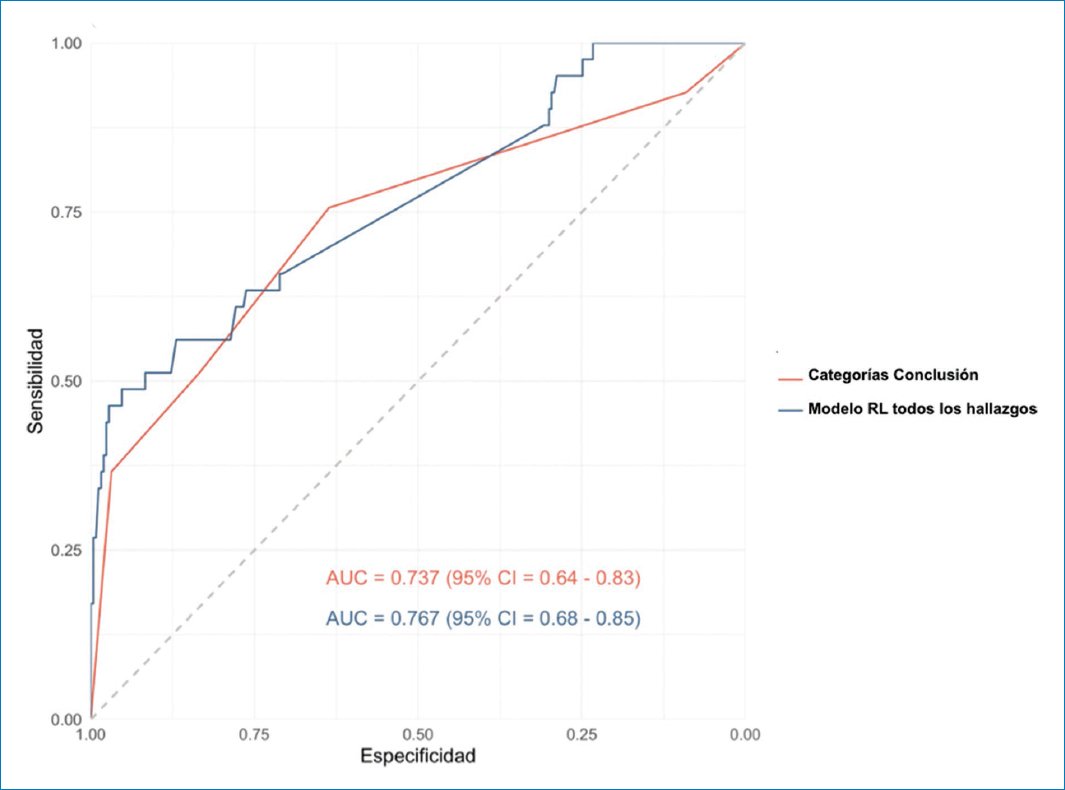
Figura 9. Curva ROC comparando el AUC basada en las categorías de la conclusión del reporte estructurado (en rojo) y el AUC basada en el modelo de regresión logística de todos los hallazgos radiológicos. AUC: área bajo la curva; CI: intervalo de confianza; RL: regresión lineal.
Se observó una excelente concordancia interobservador, con 86 coincidencias en las conclusiones de las lecturas realizadas de los 102 informes evaluados. El coeficiente kappa de Cohen ponderado fue de 0,88 (IC 95%: 0,81-0,95).
Discusión
En nuestro servicio de TC, el informe estructurado para COVID-19 fue desarrollado como un sistema de categorización de los hallazgos en la TC de tórax con el fin de graduar el nivel de sospecha de enfermedad pulmonar por SARS-CoV-2 y mejorar la comunicación con el médico referente. En este estudio observacional, evaluamos el rendimiento diagnóstico del informe estructurado. En el periodo evaluado en nuestra institución, las conclusiones del informe estructurado lograron sintetizar los hallazgos radiológicos convencionales en forma efectiva (AUC ROC: 0,737 vs. 0,767).
Durante la pandemia se realizaron numerosos intentos por diferentes sociedades y autores de estandarizar el reporte de la TC de tórax para COVID-19. Un metaanálisis realizado por Inui et al.20 evaluó el rendimiento diagnóstico de los sistemas de puntuación de la BSTI, la Sociedad Holandesa de Radiología (NVvR), la RSNA y el COVID-RADS (creado por Salehi et al.11), observando un AUC ROC para el diagnóstico de COVID-19 de 0,80 con una sensibilidad variable del 64-92% y una especificidad del 41-92%, para los diferentes estudios y categorías utilizadas11,16,20–23.
La utilización del reporte estructurado en nuestra institución demostró un AUC ROC similar (0,737), menor sensibilidad y mayor especificidad que los estudios citados para la detección de pacientes con COVID-19 (37% y 97%, respectivamente), considerando la categoría apariencia típica como predictor positivo. Al utilizar un umbral más amplio, incluyendo las categorías apariencia típica e indeterminada, se observó un incremento significativo de la sensibilidad del método, con una ligera reducción de la especificidad.
Las diferencias en exactitud diagnóstica de nuestra experiencia respecto a los estudios reportados pueden interpretarse debido al contexto epidemiológico de baja probabilidad pretest, pues nuestra población correspondía principalmente a pacientes con patología neurológica, neuroquirúrgica u oncológica, o una combinación de ellas.
A pesar de la alta especificidad, se obtuvieron 26 falsos negativos en nuestra cohorte, lo cual refuerza el concepto de que el COVID-19 no puede ser excluido en forma fehaciente mediante estudios de imágenes, en especial en estadios tempranos de la enfermedad24.
Respecto a los hallazgos tomográficos asociados al COVID-19, concordamos con Soriano Aguadero et al.25 en que los dos patrones más prevalentes fueron los de vidrio esmerilado y consolidación; sin embargo, la distribución más frecuente en nuestra cohorte fue la difusa, mientras que en la de estos autores fue la periférica25.
Es importante destacar que nuestra evaluación del reporte estructurado para COVID-19 mostró una excelente concordancia interobservador. Esto podría demostrar que su utilización no resultó compleja para los médicos en formación, que son quienes realizan la primera lectura de estos estudios en nuestra institución, con la consecuente reducción de la variabilidad de los reportes.
Nuestro estudio tiene algunas limitaciones. Primero, el grupo de estudio es relativamente pequeño. Segundo, el reporte estructurado fue utilizado en forma indiscriminada en pacientes con sospecha clínica o epidemiológica de COVID-19 y en pacientes asintomáticos con necesidad de descartar la enfermedad para evaluación prequirúrgica o internación en una unidad cerrada, es decir, en una población con baja probabilidad pretest; esto explicaría que la sensibilidad encontrada es menor que lo reportado en la literatura y sugiere que el VPP podría ser mucho mayor en poblaciones con alta prevalencia. Tercero, el reporte estructurado fue implementado durante la fase inicial de la pandemia, por lo que, al momento de su implementación, los observadores tenían experiencia limitada con la patología.
Conclusiones
Nuestro estudio demuestra que la utilización de un reporte estructurado sintetiza en forma efectiva los hallazgos radiológicos vinculados al COVID-19 en las TC de tórax, con baja variabilidad, mejorando la transmisión de la información a los médicos solicitantes. Basándonos en su sensibilidad moderada y alta especificidad para COVID-19, su aplicación podría ser útil para la exclusión de enfermedades en contextos de emergencia. En una población con baja probabilidad pretest, el uso de umbrales más amplios resulta en un incremento significativo de la sensibilidad.
Los autores agradecen a los técnicos radiólogos y licenciados en producción de bioimágenes del servicio de tomografía computada de su institución, cuya dedicación y profesionalismo han sido cruciales en la lucha contra esta enfermedad; así como a los médicos en formación (residentes y fellows) y médicos de planta, por su colaboración en la utilización del reporte estructurado.
Financiamiento
Los autores declaran no haber recibido financiamiento para este estudio.
Conflicto de intereses
H. Chaves declara ser speaker para Boehringer Ingelheim, key opinion leader para iSchemaView, Inc y scientific advisor para Entelai, LLC. El resto de los autores declaran no presentar ningún conflicto de intereses.
Consideraciones éticas
Protección de personas y animales. Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki. Los procedimientos fueron autorizados por el Comité de Ética de la institución.
Confidencialidad, consentimiento informado y aprobación ética. Los autores han seguido los protocolos de confidencialidad de su institución, han obtenido el consentimiento informado de los pacientes, y cuentan con la aprobación del Comité de Ética. Se han seguido las recomendaciones de las guías SAGER, según la naturaleza del estudio.
Declaración sobre el uso de inteligencia artificial. Los autores declaran que no utilizaron ningún tipo de inteligencia artificial generativa para la redacción de este manuscrito.