Introducción
La endometriosis es un trastorno ginecológico caracterizado por un proceso crónico inflamatorio que consiste en la presentación y la invasión fuera de la cavidad uterina de estroma y glándulas endometriales dependientes de los estrógenos. Tiene una prevalencia del 5-20% en mujeres en edad reproductiva y es diagnosticada en aproximadamente un 90% de las mujeres con infertilidad y dolor pélvico crónico1,2. La dismenorrea y la infertilidad, además de otras manifestaciones sugestivas, son la respuesta del endometrio ectópico a la estimulación hormonal y a las distintas ubicaciones del mismo, ya sea en los ovarios, el tabique rectovaginal, el ligamento uterosacro, el ligamento ancho, el tracto gastrointestinal, el sistema urinario y otros sitios extraperitoneales3,4. La patogenia de la endometriosis es de carácter multifactorial y se sustenta en varias teorías: implantación, celómica y de inducción5,6.
Hay tres formas principales de presentación: endometriosis superficial, endometrioma ovárico y endometriosis pélvica profunda (EPP). La endometriosis superficial se caracteriza por placas o implantes superficiales con < 5 mm de invasión sobre el peritoneo. Los endometriomas, también conocidos como quistes de chocolate, son lesiones ováricas de aspecto quístico y paredes gruesas con contenido proteico y hemorrágico. La EPP se caracteriza por depósitos endometriales con invasión subperitoneal > 5 mm de profundidad4.
La ecografía transvaginal es el método de imagen de primera línea en la EPP debido a su disponibilidad y aplicación no invasiva; sin embargo, la resonancia magnética (RM) es más precisa para estadificar la extensión de las lesiones, sobre todo cuando se sospecha compromiso del recto, los uréteres y las raíces nerviosas3,4.
El tratamiento quirúrgico es común, en especial para pacientes con síntomas graves o que no responden a la terapia médica, y varía según la ubicación y la gravedad de la afectación. Existen diferentes enfoques quirúrgicos según las lesiones, incluyendo técnicas conservadoras y otras más agresivas. La laparoscopia se utiliza como herramienta diagnóstica y de manejo, pero la RM es valiosa para localizar y evaluar la extensión de la enfermedad antes de la cirugía, descubriendo implantes ectópicos en sitios de difícil acceso para las exploraciones laparoscópicas y proporcionando información necesaria para el mapeo de las lesiones y la planificación quirúrgica. Cabe recordar que la exéresis de los focos endometriósicos debe ser total para el tratamiento eficiente y así evitar la recurrencia posoperatoria7,8.
Al hablar de esta patología debemos considerar que su curso crónico y su gama de manifestaciones, tanto físicas como psicológicas, afectan las actividades diarias y las relaciones familiares e íntimas. Los efectos sobre la fertilidad, la dispareunia, la dismenorrea y el dolor pélvico predisponen a niveles mayores de estrés, trastornos depresivos y ansiedad9,10. Debido a la variabilidad de su presentación, con frecuencia el diagnóstico se realiza de forma tardía, con un retraso promedio de aproximadamente nueve años desde sus manifestaciones iniciales. Cuanto menor sea la edad del inicio de los síntomas, mayor será el retraso en su diagnóstico11.
El presente artículo tiene como objetivo analizar la endometriosis desde el punto de vista radiológico, revisando las características principales de los diferentes tipos de endometriosis, y resaltar la importancia de la RM en la evaluación preoperatoria de la endometriosis profunda.
Indicaciones e importancia de la RM en el diagnóstico de endometriosis pélvica profunda
La elección del método de imagen y su utilización dependen de la experiencia del intérprete, así como del trabajo de un equipo médico capacitado, lo cual es crucial para un tratamiento quirúrgico efectivo. La selección de técnicas se fundamenta en la experiencia del ginecólogo y del radiólogo en la evaluación preoperatoria de las lesiones.
La ecografía transvaginal es la modalidad de imagen de primera línea, pero ofrece un campo de visión limitado que depende del operador y del equipo utilizado12,13. Cuando la ecografía transvaginal sea insuficiente, impracticable o muestre hallazgos indeterminados o afectación ureteral, se sugiere continuar la evaluación con RM14.
Las recomendaciones de la European Society of Urogenital Radiology señalan a la RM como método de imagen de segunda línea para la evaluación de la endometriosis, recomendando su uso en la estadificación preoperatoria, con una sensibilidad del 69-92% y una especificidad del 75-98%14,15. Otros estudios, como el de Bauşic et al.16 realizado en 2023, indican que la RM tiene mayor precisión general para detectar la extensión de la EPP, considerando que aunque la ecografía transvaginal tiene una precisión diagnóstica hasta cierto punto comparable a la RM, es un método preferido para la identificación de endometriomas. Con respecto a las lesiones en el intestino y el recto sigmoideo, mencionan que la RM exhibe una sensibilidad del 76,9-94% y una especificidad del 50-96,6%16.
Bazot y Daraï17, en 2017, refieren que la RM tiene una mayor precisión para diagnosticar endometriosis en los ligamentos uterosacros, con una sensibilidad y una especificidad combinadas para la endometriosis en torus y en los ligamentos uterosacros del 86% y el 84%, respectivamente.
Si bien la escisión laparoscópica completa de las lesiones endometriósicas se ha relacionado con una mayor calidad de vida, beneficios en el estado psicológico y menores efectos adversos en comparación con otros tipos de tratamiento12, este procedimiento no está exento de riesgos y limitaciones que son importantes considerar, como es el caso para los implantes endometriósicos profundos, que pueden ocultarse bajo extensas adherencias o ubicarse de manera subperitoneal condicionando su precisión y campo de visión, y en muchos casos ocasionando el reingreso de la paciente al quirófano7.
Protocolo de RM
Preparación de la paciente
Es importante destacar que el estudio se realiza independientemente de la etapa del ciclo menstrual de la paciente. Previo al examen se solicitará realizar ayuno durante 6 horas y abstenerse de la micción 1 hora antes2,18. Es conveniente que la vejiga presente una repleción moderada, dado que el vacío o el sobrellenado pueden comprometer la visualización de las lesiones más pequeñas al obstruir los recesos adyacentes, y además una vejiga muy llena podría inducir artefactos por movimientos durante el estudio, lo que resultaría en la modificación de la anatomía de la pelvis2.
La preparación intestinal sugerida consiste en medidas dietéticas, que van desde 3-6 horas de ayuno hasta una dieta baja en residuos 3 días antes de la RM, acompañada de enema, sulfato de magnesio y rehidratación de líquidos el día anterior al estudio. Dicha preparación es considerada como la “mejor práctica” específicamente en la evaluación de la EPP9. En caso de artefactos por hipermotilidad intestinal en las primeras imágenes, se recomienda administrar un espasmolítico, ya sea por vía intravenosa o intramuscular4.
La distensión de la cavidad vaginal es una recomendación de tipo “opcional” para la evaluación de la EPP. En la mayoría de los casos se puede lograr una mejor visualización de la zona retrocervical y del fondo de saco al distender la cavidad vaginal administrando 50-60 ml de gel acuoso intravaginal. Solo en presencia o en caso de sospecha de compromiso rectal se sugiere la aplicación de gel endorrectal12,16.
En la tabla 1 se resumen las recomendaciones previas a la RM4,14.
Tabla 1. Generalidades para el protocolo de EPP
| Técnica | Recomendaciones |
|---|---|
| Tesla | 1,5 y 3,0 |
| Tipos de bobinas | Se recomienda el uso de bobina corporal. Las bobinas endocavitarias junto con la matriz en fase pélvica proporcionan un valor adicional, pero no se utilizan regularmente por su alto costo |
| Contraste vaginal | La colocación de gel endovaginal se considera como una opción en la evaluación de la EPP |
| Contraste rectal | Se sugieren diferentes argumentos en contra del uso de gel rectal, incluidos el tiempo, la incomodidad de la paciente, el artefacto del movimiento y el espasmo del colon rectosigmoideo |
| Agentes antiperistálticos | Se recomienda su uso porque es la forma más eficaz de limitar el artefacto de movimiento intestinal |
| Distensión vesical | Se recomienda una vejiga moderadamente llena |
| Ayuno | Se recomienda ayuno |
Secuencia de imágenes
Como se describe en la tabla 2, para la exploración de la endometriosis mediante RM se utilizan las secuencias axiales, sagitales y coronales ponderadas en T2 FSE (fast spin echo) sin supresión de grasa con un espesor de corte de 3-4 mm12; las mismas son esenciales para evaluar la EPP. Dado que el reconocimiento de esta patología se basa en la diferencia entre la señal de alta intensidad del tejido adiposo en comparación con la señal de baja intensidad de los nódulos endometriósicos, no se deben utilizar secuencias con saturación grasa en T2. Las secuencias axiales y sagitales ponderadas en T1 SE (spin-echo) sin y con supresión grasa precontraste son de utilidad para diferenciar lesiones de tipo anexial hemorrágico, como los endometriomas3,18.
Tabla 2. Secuencias y planos para la evaluación de la EPP
| Secuencia | Planos | ¿Para qué? |
|---|---|---|
| Grosor de cortes 3-4 mm | ||
| T2 Fast Spin Echo sin supresión grasa | Sagital, axial y coronal | Evaluación de lesiones fibróticas
Endometriomas: efecto de sombreado T2 Las glándulas endometriales dilatadas pueden aparecer como focos puntiformes hiperintensos |
| T1 con y sin supresión grasa | Axial | Lesiones hemorrágicas hiperintensas
Diferenciación entre endometriomas con componente sanguíneo y teratomas quísticos grasos |
| Difusión (DWI) | Axial | Sospecha de malignidad y detección de nódulos linfáticos
No hay recomendaciones para el uso de DWI en la evaluación de la EPP |
| Uso de gadolinio | Axial, sagital | Evaluación en caso de sospecha de malignidad y endometriosis anexial indeterminada |
| Susceptibilidad magnética (SWI) | Axial | La presencia de vacíos de señal (hemorragias agudas o crónicas) es muy sensible en el diagnóstico de endometriosis extraovárica, especialmente endometriosis de la pared abdominal |
El uso de contraste intravenoso para la evaluación de la endometriosis es opcional. Los implantes endometriósicos profundos se reconocen por su señal de baja intensidad con pequeños focos hiperintensos en las imágenes ponderadas en T2, además de que poseen un importante componente fibroso que capta contraste en fases tardías. Otras lesiones de tipo inflamatorio, tumoral y estructuras anatómicas, tienen comportamiento similar con el contraste, por lo que su uso no es de gran utilidad para la identificación de EPP4. Hay que tener en cuenta que para la evaluación específica de cierto tipo de lesiones con presentación anexial atípica o compleja que presenten engrosamiento mural, en el caso de las imágenes ponderadas en T2 y T1 sin y con supresión grasa de características inespecíficas o si se sospecha malignidad, el uso de contraste puede ser aconsejable3,4. Las secuencias ponderadas por susceptibilidad magnética (SWI) y por difusión (DWI) no son de uso habitual y los datos actuales no respaldan su uso12 (Fig. 1 y Fig. 2).
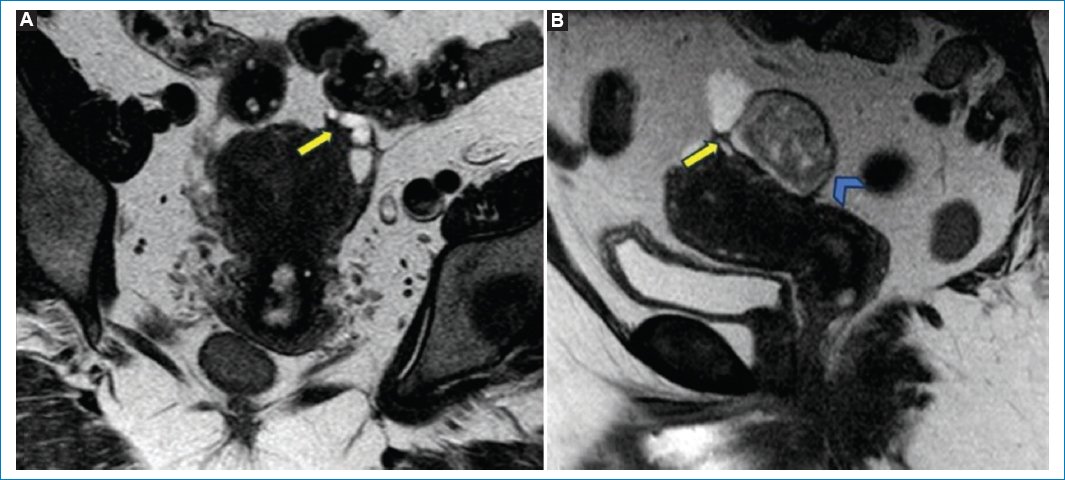
Figura 1. (A) RM en secuencia potenciada en T2, plano coronal, que muestra un foco hipointenso de EPP en íntimo contacto con el área anexial izquierda, de bordes espiculados, que tracciona el ovario izquierdo (flecha). (B) RM potenciada en T2, plano sagital, en la que se visualiza el mismo foco de endometriosis profunda (flecha). Se observa otra imagen (punta de flecha) de señal intermedia en T2, interpretada como un endometrioma.
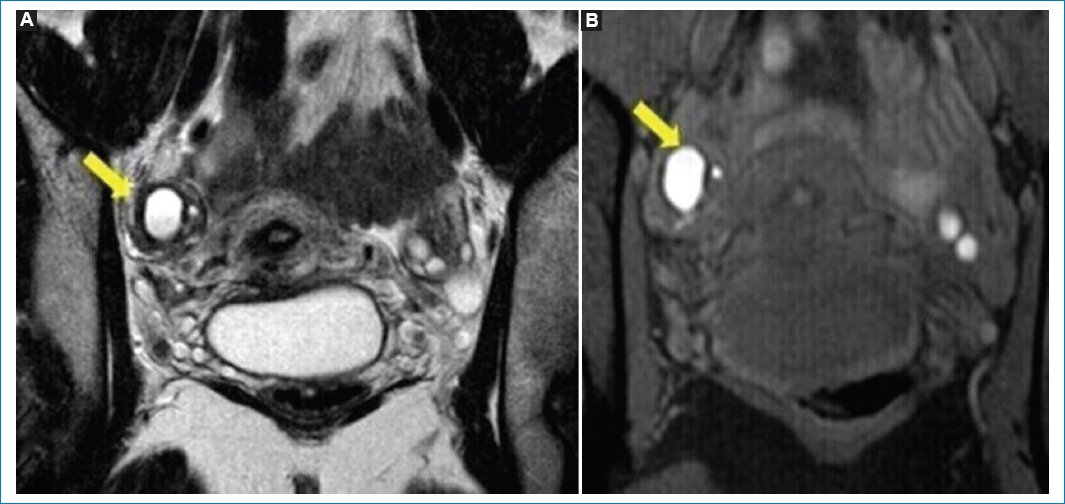
Figura 2. (A) RM potenciada en T2, plano coronal, en la que se observa una imagen anexial derecha de señal hiperintensa interpretada como un endometrioma. (B) RM potenciada en T1 con saturación grasa, plano coronal.
Características imagenológicas de la endometriosis
La endometriosis se manifiesta principalmente en forma de quistes ováricos de contenido hemorrágico (endometriomas), nódulos fibróticos y adherencias de localización sub- o extraperitoneal18.
Endometriomas
Los ovarios son la localización más frecuente de la endometriosis. Los endometriomas o quistes endometriósicos son formas localizadas de endometriosis ovárica, de pared gruesa, que se producen como resultado de los sangrados cíclicos del tejido endometrial. Su contenido se deriva de los productos de degradación de la sangre en distintas fases evolutivas y se muestran típicamente hiperintensos en las imágenes ponderadas en T1 con supresión grasa, mientras que en las secuencias ponderadas en T2 son hipointensos, presentando un efecto de sombreado, el cual se produce por la presencia de hierro y proteínas a causa del sangrado repetido.
El diagnóstico diferencial de los endometriomas incluye los quistes hemorrágicos, los teratomas (la presencia de grasa es patognomónica) y el carcinoma de ovario, el cual presenta elementos de componente sólido que realzan luego de la administración intravenosa de gadolinio7,19. En ocasiones, la intensidad en la señal de los endometriomas puede imitar lesiones de contenido graso, como las de tipo dermoide, por lo que el uso de secuencias con supresión grasa permite distinguir los teratomas quísticos maduros de los endometriomas. Las secuencias ponderadas en T1 con supresión grasa son de gran importancia en la evaluación de las imágenes de la pelvis femenina20 (Fig. 3 y Fig. 4).
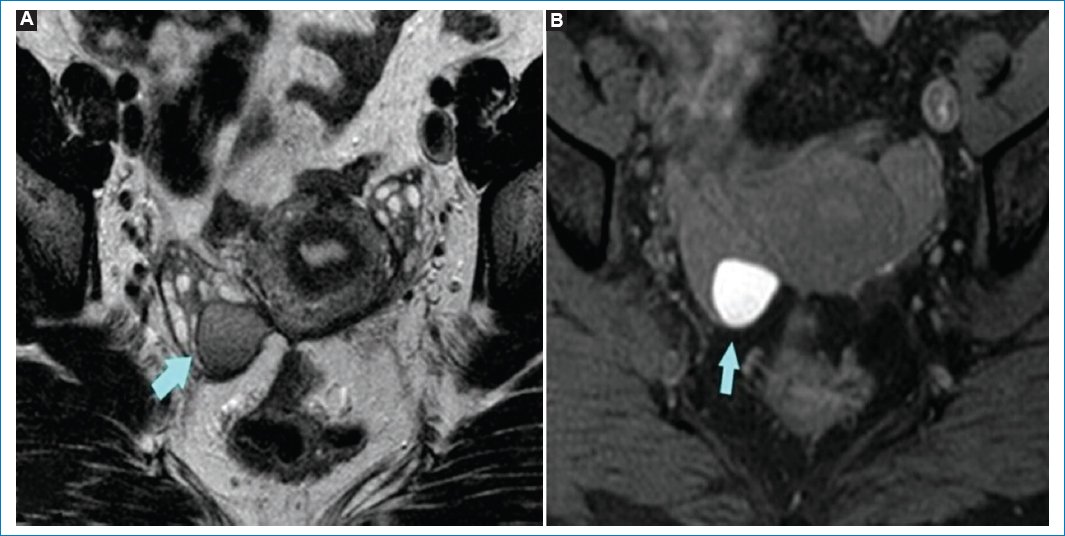
Figura 3. (A) RM potenciada en T2, plano axial. La flecha señala un endometrioma en el ovario derecho con efecto de sombreado (señal hipointensa). (B) RM potenciada en T1 con saturación grasa, plano axial, que muestra la misma lesión de alta señal, secundario a componente hemático.
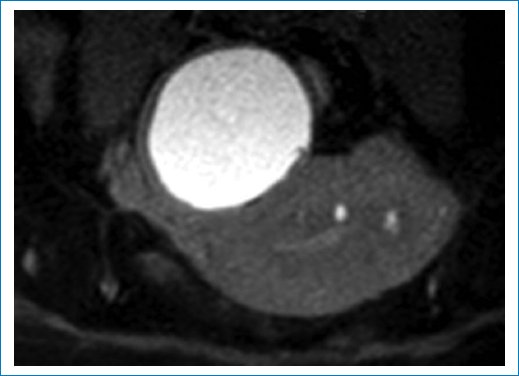
Figura 4. La imagen axial de RM de pelvis ponderada en T1 con saturación grasa muestra el endometrioma típico: una lesión quística hiperintensa con componente hemático.
Endometriosis superficial
Los implantes superficiales pueden ser depósitos hemorrágicos o no hemorrágicos de menos de 1 cm de diámetro que se adhieren a la superficie de los órganos peritoneales en cualquiera de los tres compartimentos de la pelvis femenina (anterior, medio y posterior). En la RM se visualizan múltiples lesiones redondeadas homogéneamente hiperintensas en secuencias potenciadas en T1 con supresión grasa, independientemente de su intensidad de señal en secuencias potenciadas en T2. Es el tipo de endometriosis menos grave y la mayoría están ocultas en las imágenes21.
Endometriosis infiltrativa profunda
La EPP se define como la infiltración de implantes de tejido endometrial ectópico sobre la superficie peritoneal en más de 5 mm de profundidad. Histológicamente se observa hiperplasia fibromuscular alrededor de las glándulas endometriales ectópicas. Estas, junto con el estroma, se infiltran en el tejido adyacente y estimulan la proliferación del músculo liso, así como una reacción fibrosa, lo que genera la formación de nódulos sólidos, el engrosamiento del tejido fibromuscular y la distorsión de la estructura anatómica4.
A diferencia de los endometriomas, la gran mayoría de los implantes de EPP muestran hipointensidad en las secuencias ponderadas en T2 y T1; esta característica se debe al predominio del componente fibroso y proliferativo. En ocasiones se pueden encontrar lesiones con alta señal en secuencias potenciadas T1, que representan focos hemorrágicos. Sus bordes mal definidos y de aspecto infiltrativo provocan la retracción de órganos y estructuras adyacentes. Los focos hemorrágicos son distintivamente hiperintensos en las secuencias ponderadas en T1 con y sin supresión grasa; a pesar de ser hallazgos característicos de los implantes endometriósicos, se asocian con menor frecuencia a implantes profundos, a diferencia de las lesiones anexiales17. Se debe tomar en consideración que, aunque el realce con gadolinio intravenoso puede suceder en los implantes endometriósicos profundos, esta no es una característica sensible ni específica de estos.
La Society of Abdominal Radiology estableció un léxico para el estudio y la localización anatómica de la endometriosis mediante RM, tomando como referencia la afectación de los compartimentos de la pelvis3,22, para facilitar la comunicación multidisciplinaria y la descripción uniforme de los hallazgos al momento de sospechar una EPP y clasificarla (Fig. 5).
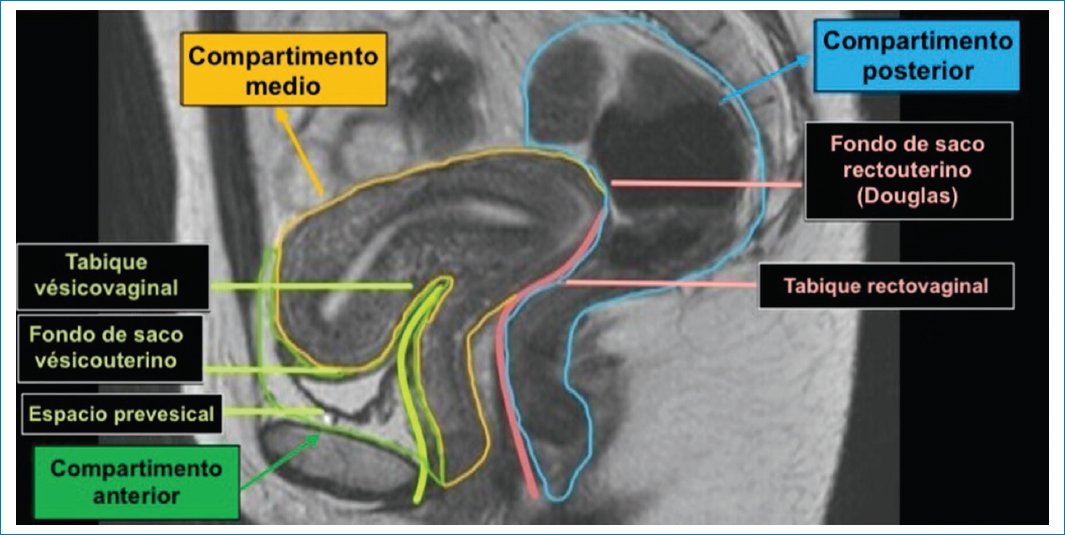
Figura 5. RM potenciada en T2, plano sagital. Compartimentos de la pelvis. Anterior: cara anterior del útero, receso peritoneal vesicouterino, vejiga urinaria (músculo detrusor), uréteres y tabique vesicovaginal. Medio: ovarios, útero, trompas de Falopio, vagina y ligamentos anchos y redondos del útero. Posterior: área retrocervical, cara posterior del útero, pared anterior rectal, tabique rectovaginal, ligamentos uterosacros, torus uterino, fondo de saco de Douglas y área anterior rectosigmoidea.
La endometriosis se puede clasificar, además, en diferentes estadios según la ubicación anatómica, la extensión de las lesiones endometriósicas y las pautas de la European Society of Human Reproduction and Embryology (Tabla 3)23. Este sistema de clasificación tiene como finalidad describir los diferentes fenotipos de endometriosis y poder predecir los resultados posquirúrgicos y sus complicaciones.
Tabla 3. Estadio de la EPP según la RM
|
Clasificación de RM Endo-Stage |
|||
|---|---|---|---|
| Estadio según RM | Localización | Extensión | Riesgo |
| 0 | Endometriosis superficial o quiste endometrial ovárico uni- o bilateral | Fosa ovárica, repliegue vesicouterino, fondo de saco de Douglas | Bajo |
| I | Retrocervical | Torus uterino o con endometriosis del ligamento uterosacro uni- o bilateral | Bajo |
| II | Involucra la vagina o el tabique rectovaginal | Vaginal Septal rectovaginal | Bajo |
| III | Parametrios, tabique sacro-recto-genital o de la pared pélvica lateral | Sin hidronefrosis, con hidronefrosis o riñón no funcionante Compromiso del tabique sacro-recto-genital Compromiso de la pared pélvica lateral | Intermedio |
| IV | Vejiga o colon rectosigmoides | Vejiga Colon derecho, unión recto-sigma, sigmoides o multifocal | Intermedio |
| V | Múltiples localizaciones profundas | Más de tres ubicaciones extrapélvicas, como íleon, ciego, apéndice o diafragma | Alto |
Compartimento anterior
La EPP en el compartimento anterior es menos frecuente y se asocia en un 75% a lesiones de otros compartimentos. Se localiza en la cara anterior del útero, en el receso peritoneal vesicouterino, la vejiga urinaria (músculo detrusor), los uréteres y el tabique vesicovaginal17.
La afectación vesical de los implantes endometriósicos de tipo extrínseca es la más frecuente y se limita típicamente a la superficie serosa. Suele ser asintomática y puede presentar además un compromiso del receso vesicovaginal, de la serosa uterina anterior o de las inserciones de los ligamentos redondos uterinos. La afectación intrínseca es infrecuente y se debe a la infiltración de los implantes endometriósicos sobre la capa muscular, dando como resultado la proyección de masas murales hacia el lumen vesical. Este tipo de lesión está relacionada con antecedentes de cirugía ginecológica.
En las imágenes ponderadas en T2, la endometriosis vesical presenta alteraciones morfológicas, mostrando un engrosamiento hipointenso localizado o difuso de la pared vesical que reemplaza la señal normal del músculo detrusor. Con frecuencia se pueden observar focos hiperintensos correspondientes a glándulas endometriales dilatadas con o sin contenido hemorrágico que podrían pasar desapercibidas en las secuencias ponderadas en T2, pero que con el contraste se realzan en comparación con el músculo detrusor normal. En el saco vesicouterino, la EPP se manifiesta como formaciones nodulares hipointensas que usualmente se adhieren a la superficie uterina anterior2.
En los uréteres, al igual que en la vejiga, la afectación extrínseca es la más común y se presenta como una invasión directa del uréter por tejido endometriósico, implantándose en la adventicia ureteral y provocando hiperplasia y fibrosis de la muscular propia, lo que resulta en la obstrucción de su lumen. En la RM, la endometriosis ureteral se manifiesta en forma de nódulos irregulares hipointensos en las imágenes ponderadas en T2. El compromiso extrínseco puede ser sospechado cuando la interfaz de grasa entre el nódulo y el uréter deja de ser visible. Pueden presentarse adherencias retráctiles en forma de líneas hipointensas periureterales dispuestas en los ángulos confluentes. Observar una dilatación ureteral en la porción craneal de la obstrucción deberá tomarse como un hallazgo de alerta, ya que puede involucrar el deterioro de la función renal. Cuando existe compromiso ureteral y vesical, las pacientes generalmente presentan etapas más avanzadas de endometriosis, en comparación con aquellas sin afectación del tracto urinario2 (Fig. 6).
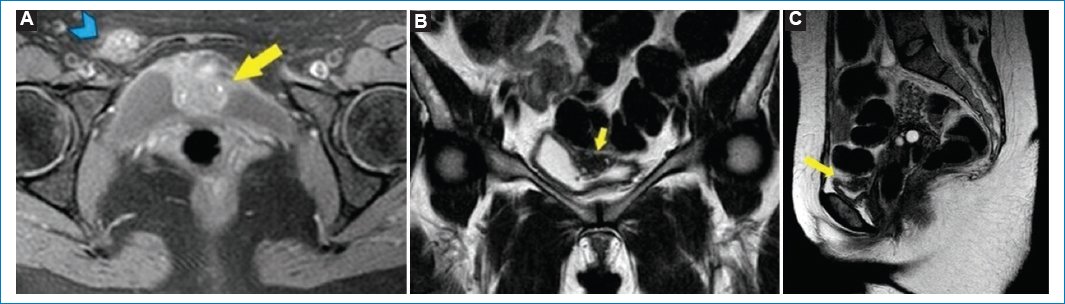
Figura 6. (A) Secuencia potenciada en T1 FATSAT, plano axial, que muestra infiltración mural endometrial en el techo de la vejiga (flecha). Se observa una imagen nodular (punta de flecha) que presenta la misma intensidad de señal que la lesión vesical, correspondiente a un implante endometriósico. (B) Secuencia potenciada en T2, plano coronal, que muestra infiltración mural endometrial hipointensa en el techo de la vejiga (flecha). (C) Secuencia potenciada en T2, plano sagital, que muestra la misma lesión en el techo vesical.
Compartimento medio
El compartimento medio lo conforman los órganos genitales femeninos, incluyendo los ovarios, el útero, las trompas de Falopio, la vagina y además los ligamentos anchos y redondos del útero. La afectación más frecuente en esta localización se suele diagnosticar en los ovarios en forma de endometriomas con las características previamente mencionadas18. En la RM, los ligamentos redondos se visualizan normalmente como bandas delgadas con señal de baja intensidad. El realce en las secuencias con supresión grasa luego de la administración intravenosa de gadolinio indica que hay un compromiso estructural que puede presentarse en forma de engrosamiento, acortamiento, desviación o nodularidad7. La afectación de la vagina sucede a causa de la progresión de implantes peritoneales en el compartimento posterior, con más frecuencia en la porción del fórnix posterior24 (Fig. 7).
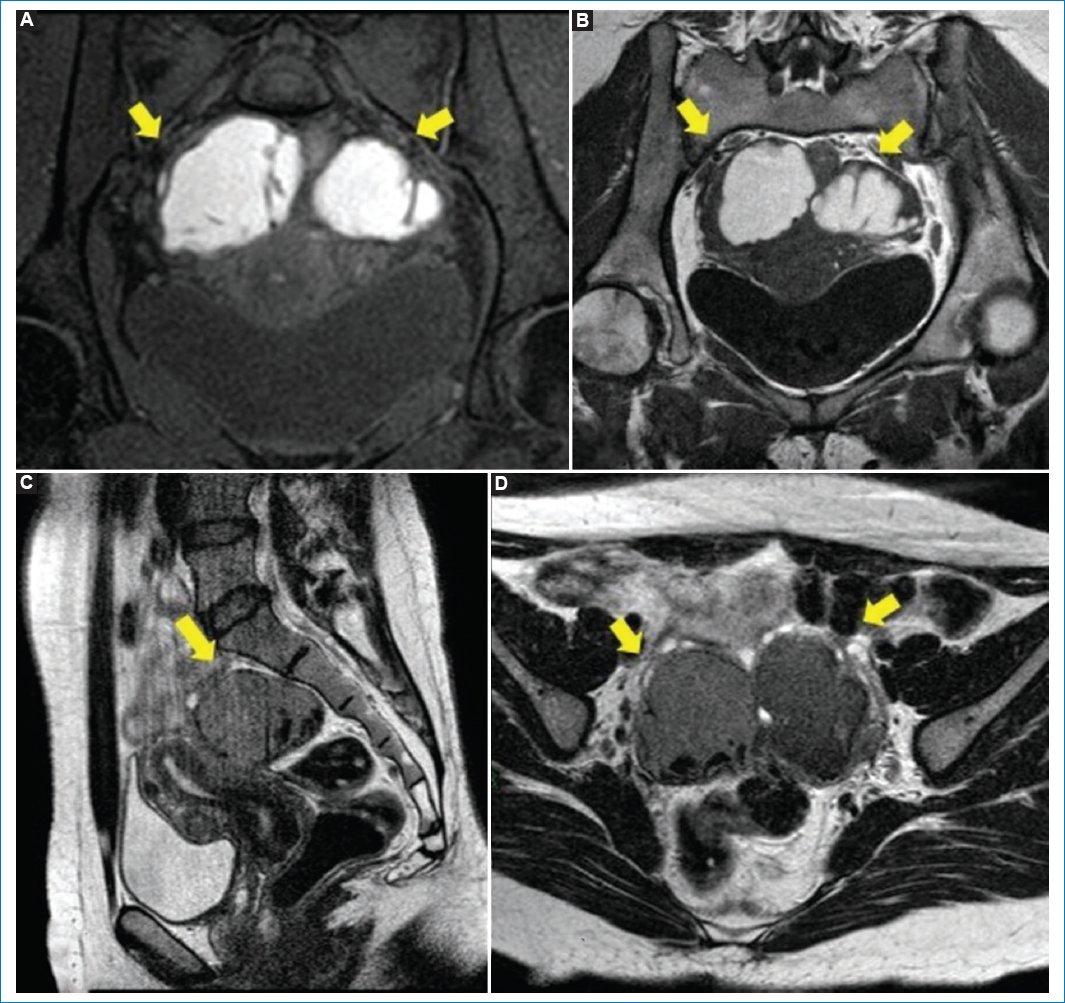
Figura 7. (A) RM potenciada en T1 con saturación grasa, plano coronal. Se observan unas estructuras tubulares serpiginosas a ambos lados del útero que corresponden a las trompas de Falopio dilatadas. El contenido muestra una intensidad de señal alta, en relación al componente hemático, que corresponde a hematosalpinx bilateral (flechas). (B) RM potenciada en T1, plano coronal. Hematosalpinx de origen endometriósico. (C) RM en secuencia potencia en T2, plano sagital, que muestra la misma estructura tubular con señal intermedia. (D) Hallazgos de RM en secuencia potenciada en T2, plano axial.
Compartimento posterior
Está conformado principalmente por el recto, el área retrocervical, la cara posterior del útero, la pared anterior rectal, el tabique rectovaginal, los ligamentos uterosacros, el torus uterino, el fondo de saco de Douglas y el área anterior rectosigmoidea. Las zonas que se afectan con mayor frecuencia son el área retrocervical y el torus uterino. Este último se presenta como un engrosamiento transversal a nivel de la inserción de los ligamentos uterosacros, detrás del cuello uterino posterior. Suele visualizarse en la RM únicamente cuando se encuentra engrosado17. De forma general, sobre estas estructuras, se sospechará endometriosis ante la presencia de focos hemorrágicos, retracción o engrosamiento de señal hipointensa en T224.
A nivel retrocervical, en las imágenes ponderadas en T2, la mayoría de las lesiones se visualizan como estructuras de tipo nodular hipointensas de bordes mal definidos debido a la reacción fibrótica en ellas. Aquellas lesiones en las que el componente glandular sea mayor que el fibrótico mostrarán una señal alta en las secuencias ponderadas en T1, lo que refleja su componente sanguíneo. El compromiso de los ligamentos uterosacros se representa en forma de un engrosamiento de tipo fibrótico de bordes espiculados y baja intensidad de señal en las imágenes ponderadas en T2. La porción medial proximal es el sitio más común de afectación y puede ser uni- o bilateral25,26 (Fig. 8, Fig. 9 y Fig. 10).
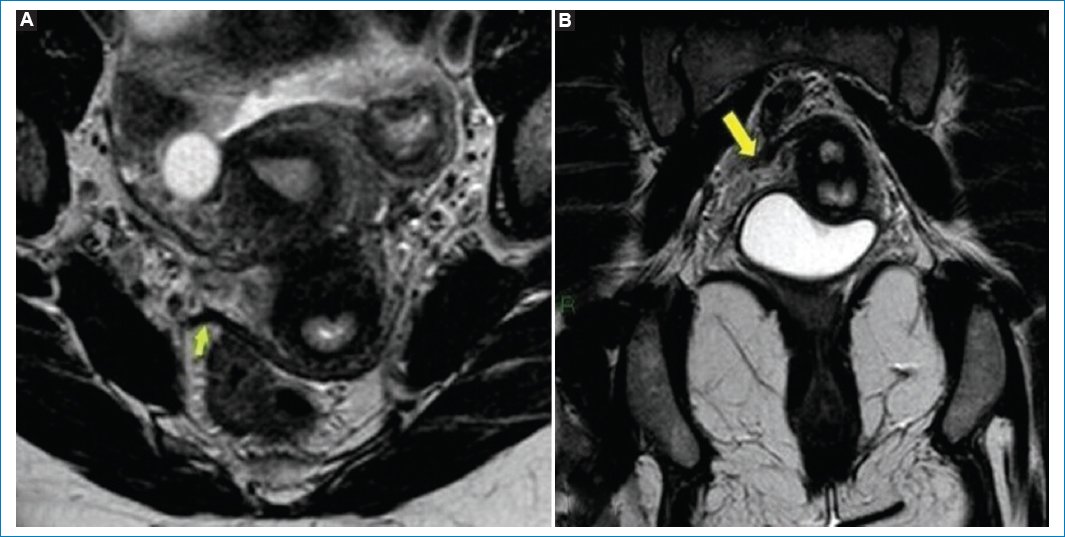
Figura 8. RM potenciada en T2, plano axial (A) y coronal (B). Engrosamiento de la reflexión peritoneal-ligamento sacrouterino del lado derecho (flecha).
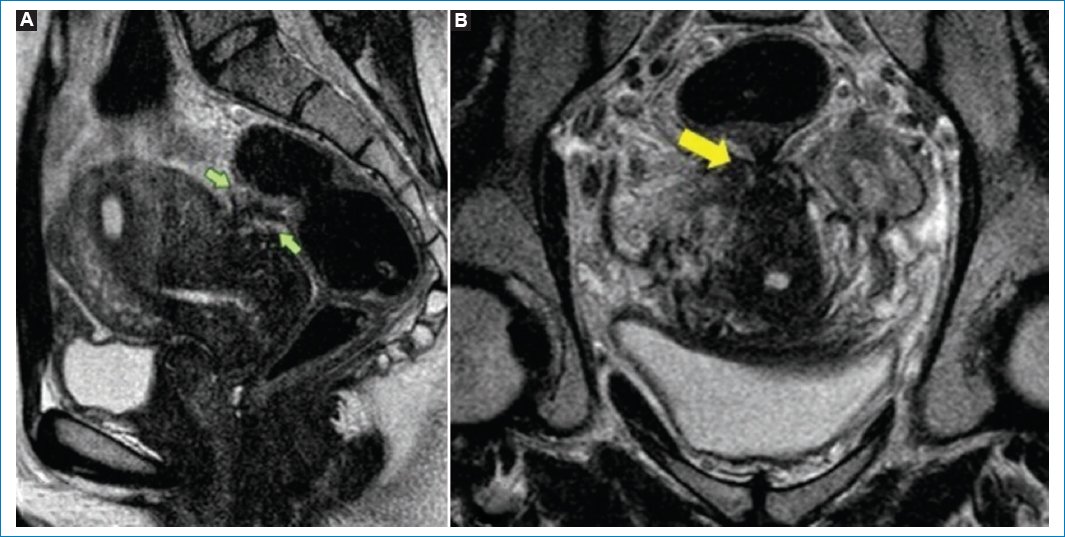
Figura 9. (A) RM potenciada en T2, plano sagital, que muestra un engrosamiento hipointenso focal mal definido en la pared anterior del recto (flechas) con retracción del útero. (B) RM potenciada en T2, plano coronal, en la que se visualiza hipointensidad de señal con retracción entre el recto y el segmento posterior del cuello uterino (flecha).
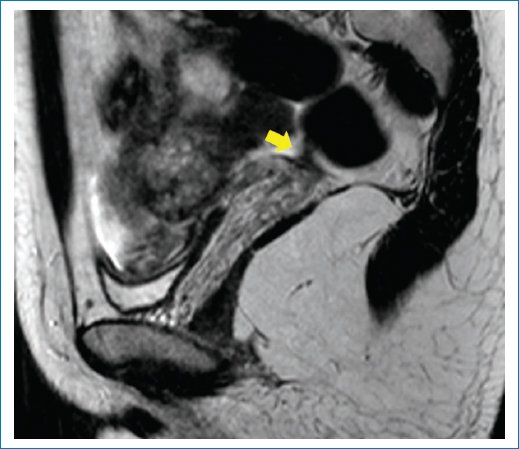
Figura 10. RM en secuencia ponderada en T2, plano sagital, que muestra un engrosamiento cervical posterior que contacta con el recto (flecha).
Conclusión
La elección del método de imagen para la evaluación de la EPP debe considerarse de manera multidisciplinaria. La mejor opción de tratamiento continúa siendo la exéresis laparoscópica de las lesiones, pero para cumplir este objetivo se requiere una evaluación preoperatoria precisa. La RM aporta una mejor caracterización tisular y permite identificar lesiones profundas con componentes fibróticos que son difíciles de detectar con otros métodos, disminuyendo así la incidencia de cirugías incompletas y tomando un papel clave en el diagnóstico y el manejo de la endometriosis.
Financiamiento
Los autores declaran no haber recibido financiamiento para este estudio.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Consideraciones éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad, consentimiento informado y aprobación ética. Los autores han seguido los protocolos de confidencialidad de su institución y cuentan con la aprobación del comité de ética. Se han seguido las recomendaciones de las guías SAGER, según la naturaleza del estudio.
Declaración sobre el uso de inteligencia artificial. Los autores declaran que no utilizaron ningún tipo de inteligencia artificial generativa para la redacción de este manuscrito.