Introducción
Los síntomas vestibulares más frecuentes incluyen tinnitus, hipoacusia y vértigo. En la población argentina, actualmente no existen datos de incidencia debido a limitaciones en la disponibilidad de información sobre las características clínicas asociadas a los hallazgos radiológicos de los complejos neurovasculares1,2.
Desde el punto de vista anatómico, se han descrito tres complejos neurovasculares localizados a lo largo del tallo cerebral:
- Arteria cerebelosa superior (ACS): se localiza en el mesencéfalo (Fig. 1 A).
- Arteria cerebelosa anteroinferior (AICA): se localiza en la protuberancia (Fig. 1 B, D y F).
- Arteria cerebelosa posteroinferior (ACPI): se localiza en el bulbo raquídeo, relacionada con la arteria vertebral (Fig. 1C y E)3.
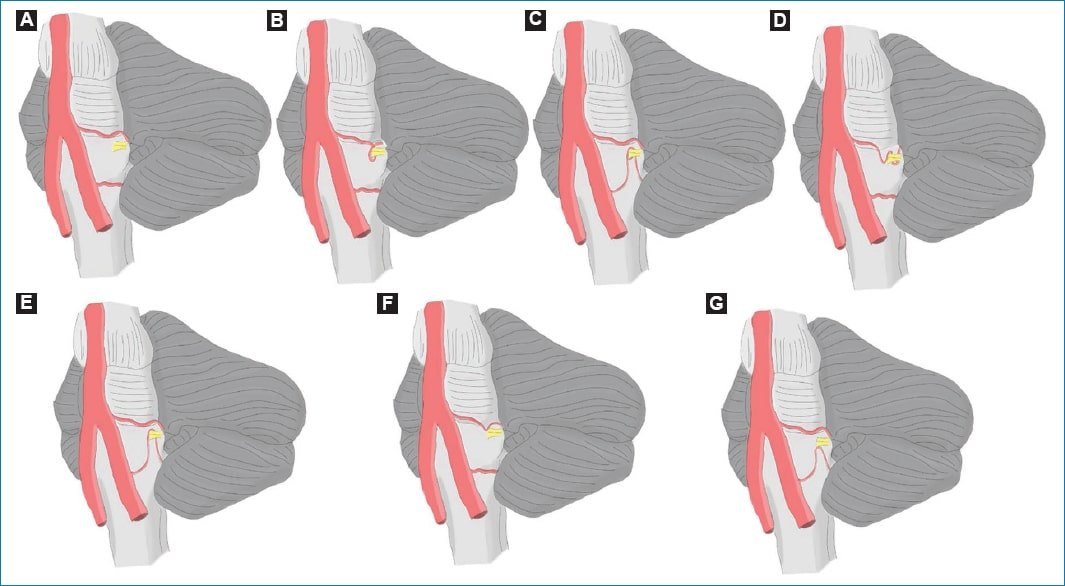
Figura 1. Complejos neurovasculares y variantes anatómicas. (A) Complejo neurovascular normal. (B) Loop completo de la AICA, con recorrido de 360° hasta el nervio. (C) Loop completo de la ACPI, con recorrido de 360° hasta el nervio. (D) Loop incompleto de la AICA con recorrido de 180°. (E) Loop incompleto de la ACPI con recorrido de 180°. (F) Loop tangencial de la AICA. (G) Loop tangencial de la ACPI.
El paquete facio-acústico está compuesto por los nervios facial u VII nervio craneal y vestibulococlear o VIII nervio craneal. Estos nervios tienen su origen aparente en la unión bulbo-protuberancial, en su trayecto cisternal pasan por el ángulo pontocerebeloso e ingresan al conducto auditivo interno (CAI). Una de las estructuras vasculares que mantiene relación con estos es la AICA4.
En el CAI existe un espacio anatómico para el nervio facial, el nervio vestibulococlear y la ACPI. Esta configuración anatómica puede llevar a la alteración de dichos nervios craneales y generar una susceptibilidad a síndromes de compresión vascular, especialmente por el espasmo hemifacial, siendo el acúfeno el principal síntoma percibido por los pacientes con loops vasculares (Fig. 1)4.
Los loops vasculares son una condición que se manifiesta desde el nacimiento y pueden permanecer asintomáticos o presentarse clínicamente con el envejecimiento, particularmente debido a la aterosclerosis. En este proceso, el engrosamiento y la rigidez de las paredes arteriales pueden ocasionar compresión sobre el nervio. Se consideran completos cuando realizan un recorrido de 360o (Fig. 1 B y C) e incompletos si llevan a cabo un recorrido parcial de 180o (Fig. 1 D y E) o tangenciales (Fig. 1 F y G)5,6.
En 1975, Janetta introdujo el concepto de loops vasculares, los cuales podrían interferir con el nervio vestibulococlear (VIII nervio craneal), dando lugar a síntomas otológicos mencionados. Sin embargo, encontrar una relación entre los hallazgos radiológicos y los aspectos clínico-patológicos puede representar un desafío en los estudios actuales realizados en nuestro medio7.
Por este motivo, nuestro estudio se basa en la evaluación y análisis del comportamiento epidemiológico de los hallazgos mediante resonancia magnética (RM). El objetivo es proporcionar orientación a los clínicos en la consideración de intervenciones adicionales, ya sean médicas o quirúrgicas, para el manejo de pacientes que presentan síntomas vestibulares asociados a loops vasculares.
Método
Se realizó un estudio retrospectivo y descriptivo donde se incluyeron a todos los pacientes de nuestra institución con edades comprendidas entre los 10 y 89 años, que fueron evaluados entre 2021 y 2023 debido a síntomas vestibulares que se realizaron RM de CAI. Los estudios se realizaron en seis equipos de resonadores Philips Ingenia® V5 de 1,5T y un resonador Philips Ingenia® V5 de 3T (Philips Healthcare). En total, se evaluaron 135 pacientes que presentaban variantes anatómicas de loops vasculares junto con síntomas vestibulares.
El resumen de hallazgos se expone en la figura 2.
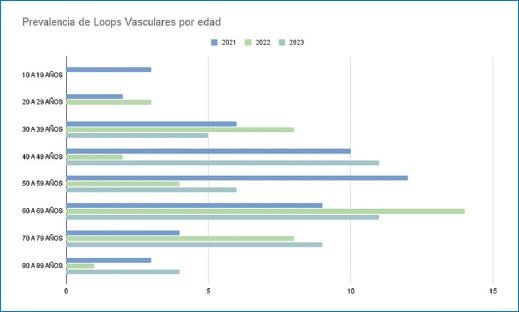
Figura 2. Se encontró mayor prevalencia de loops vasculares con síntomas vestibulares en pacientes entre 40 y 70 años.
En una primera instancia, se realizó una revisión sistemática de las imágenes obtenidas de la institución, centrándose en la selección de informes radiológicos que concluyeran con la presencia de loops vasculares en el CAI. Durante este proceso, se recopilaron las variables clínicas, especialmente los síntomas vestibulares presentes y las imágenes fueron recopiladas, seleccionadas y revisadas por el equipo de residentes y médicos radiólogos de la institución.
Se utilizó el sistema Chavda para definir la extensión del loop vascular (Fig. 3). La clasificación se compone por tres tipos: el tipo I es un loop vascular situado en el ángulo pontocerebeloso, que no ingresa al CAI (Fig. 4); el tipo II loop vascular ingresa, pero sin extensión mayor del 50% de la longitud del CAI (Fig. 5), y el tipo III loop vascular con extensión mayor del 50% de la longitud del CAI (Fig. 6)8.
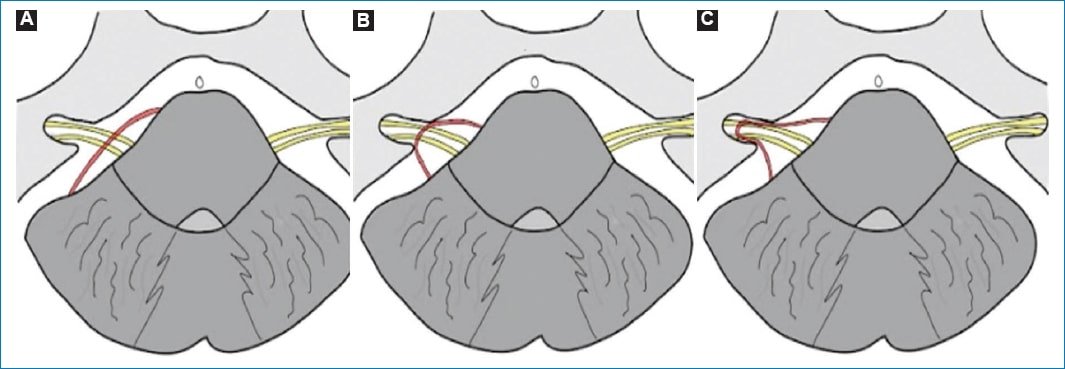
Figura 3. Clasificación anatómica Chavda. (A) Tipo I loop vascular en el ángulo pontocerebeloso, que no ingresa al CAI. (B) Tipo II loop vascular ingresa, sin extensión > 50% del CAI. (C) Tipo III loop vascular con extensión > 50% del CAI.
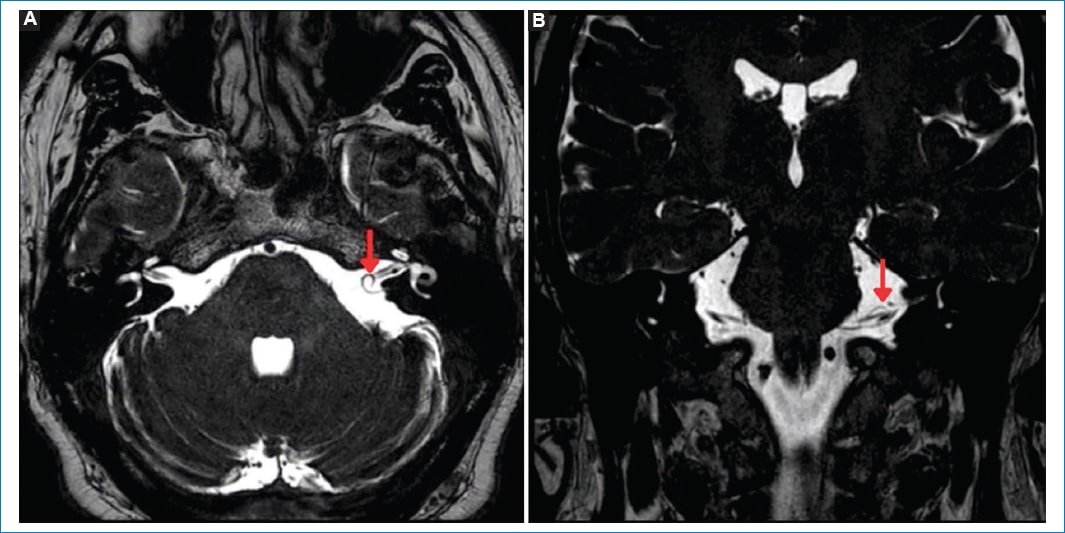
Figura 4. (A) Corte axial. (B) Corte coronal, loop vascular completo de tipo I de la AICA del oído izquierdo (flechas).
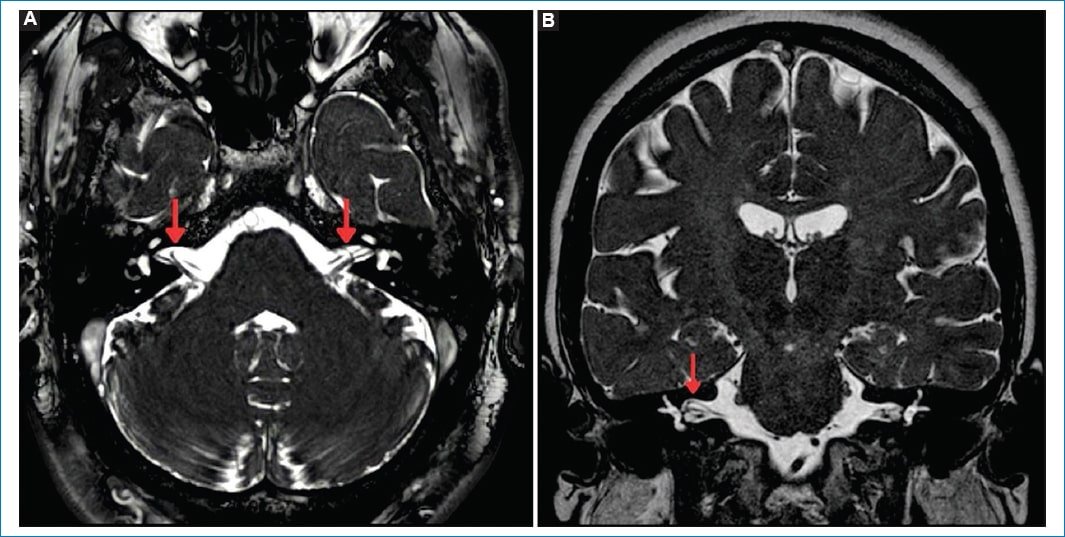
Figura 5. (A) Corte axial, loop vascular incompleto de tipo II del oído derecho y loop vascular completo del oído izquierdo de la ACPI del bilateral (flechas). (B) Corte coronal, un ejemplo de un loop vascular completo de tipo II de la ACPI oído derecho (flecha).
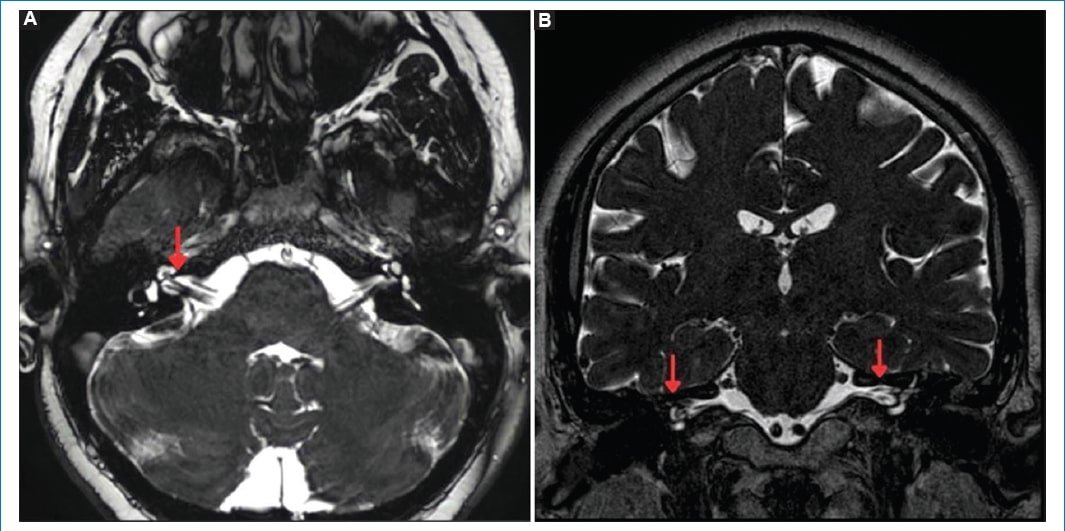
Figura 6. (A) Corte axial. (B) Corte coronal, loop vascular completo bilateral de tipo III de la AICA (flechas).
Además, la evaluación se basó en una clasificación según el contacto del loop vascular con el nervio, utilizando las siguientes categorías: categoría A (sin contacto), categoría B (loop con extensión directa al nervio), categoría C (loop entre el VII y VIII nervio) y categoría D (loop que desplaza e inclina el nervio). Esta clasificación proporciona una descripción detallada de la relación espacial entre el loop vascular y el nervio, permitiendo una mejor comprensión de la anatomía9.
Protocolo de adquisición
Resonador magnético de alto campo Philips Ingenia® V5 de 1,5T (Philips Healthcare). Las imágenes en plano axial se obtuvieron con secuencia ponderada en tiempo T2, seteada con los siguientes parámetros: TE/TR/FA (Flip Angle) 90/1500/90, tamaño de vóxel (RL/AP/FH) 0,50 x 0,53 x 1,4 mm, FOV (RL/AP/FH) 150 x 150 x 28 mm, matriz 300 x 281 x 40 cortes.
Resonador magnético de alto campo Philips Ingenia® V5 de 3T (Philips Healthcare). Las imágenes en plano axial se obtuvieron con secuencia ponderada en tiempo T2, seteada con los siguientes parámetros: TE/TR/FA (Flip Angle) 180/1600/90, tamaño de vóxel (RL/AP/FH) 0,55 x 0,55 x 1,1 mm, FOV (RL/AP/FH) 150 x 150 x 33 mm, matriz 272 x 187 x 40 cortes.
Análisis estadístico
La recopilación de datos se llevó a cabo utilizando una base de datos creada en una hoja de cálculo, específicamente en Google Spreadsheets. Las variables categóricas se expresaron en términos de frecuencias y porcentajes.
Resultados
Entre los años 2021 y 2023 se identificaron 146 pacientes en los informes de RM de CAI con la palabra clave “loop vascular”, junto con la presencia de síntomas vestibulares, como afectación vestíbulo-coclear. Se excluyeron 11 casos que no cumplían con los criterios, los cuales incluían la ausencia de síntomas vestibulares con presencia de loops vasculares en el informe radiológico, así como menores de 15 años, mayores de 85 años y/o estudios con artefactos que comprometieron la calidad de la imagen. Finalmente, 135 pacientes cumplieron con los criterios de inclusión, de los cuales 35 eran hombres y 100 mujeres, con una edad media que oscilaba entre los 40 y 70 años (Fig. 2 y Fig. 7).
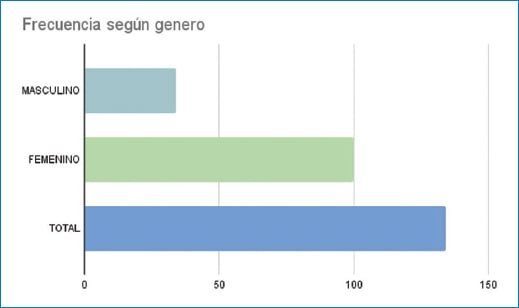
Figura 7. Se encontró mayor prevalencia de loops vasculares con síntomas vestibulares en el sexo femenino.
La frecuencia de los síntomas y las características de la imagen de loops vasculares por oído se resumen en la tabla 1.
Tabla 1. Características de la población obtenida
| Pacientes | Total (n = 146) |
|---|---|
| Edad (años) | Entre 40-70 años (63,3%) |
| Sexo | |
| Hombre | 35 (25,4%) |
| Mujer | 100 (74,6%) |
| Características vestibulares | |
| Con síntomas | 135 (92,5%) |
| Sin síntomas | 11 (7,5%) |
| Clasificación Chavda | |
| Tipo I | 78 (57,8%) |
| Tipo II | 45 (33,3%) |
| Tipo II | 12 (8,9%) |
| Lateralidad por afectación | |
| Derecho | 61 (45,2%) |
| Izquierdo | 48 (35,6%) |
| Bilateral | 26 (19,3%) |
En los hallazgos por RM, se halló loop vascular unilateral en 109 pacientes (derecho 45,2%, izquierdo 35,6%) y loop bilateral en 26 pacientes (19,3%) (Fig. 8). El origen más frecuente fue la AICA, seguida de la ACS y ACPI respectivamente.
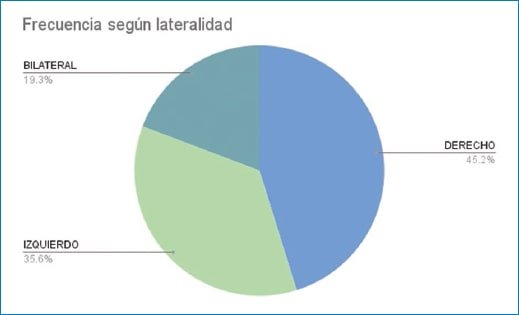
Figura 8. Se encontró con mayor frecuencia la presencia de loops vasculares en el oído del lado derecho.
Según la clasificación anatómica Chavda (Fig. 3), el tipo de loop vascular más frecuente es el tipo I de oído (derecho: 52,6%; izquierdo: 33,3% y bilateral: 14,1%) (Fig. 4 A y B), seguido del tipo II de oído (derecho: 31,3%; izquierdo: 37,5% y bilateral: 31,3%) (Fig. 5 A y B) y el tipo III de oído (derecho: 50,0%; izquierdo: 25,0% y bilateral: 25,0%) (Fig. 6 A y B) (Fig. 9).
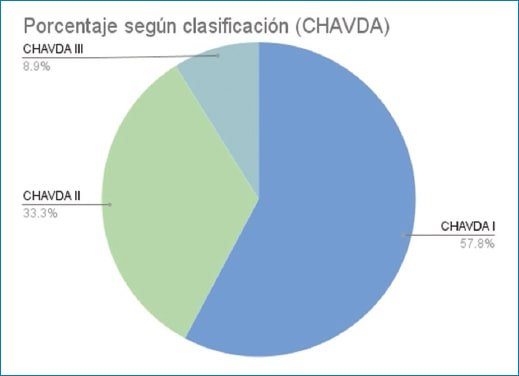
Figura 9. Se encontró mayor prevalencia en el loop vascular tipo I de la clasificación Chavda, diferenciándose de la bibliografía.
Este artículo presenta ciertas limitaciones en la búsqueda de palabras clave, como “registro de loops vasculares en estudios por imágenes”, es posible que algunos términos relevantes no hayan sido incluidos, lo que podría haber afectado a la exhaustividad de la revisión bibliográfica. Además, la presencia de información incompleta en los interrogatorios e historias clínicas proporcionadas por los pacientes, especialmente en aquellos casos donde se registraron loops vasculares sin síntomas vestibulares, podría haber introducido sesgos en el análisis. Es fundamental reconocer estas limitaciones para interpretar los resultados de manera adecuada y considerarlas como áreas potenciales para mejorar en investigaciones futuras.
Discusión y conclusión
Desde 1975, en la descripción de Jannetta et al. se ha mencionado la descompresión nerviosa como un tratamiento quirúrgico para el síndrome vascular, con el objetivo de reducir la presencia de síndromes vestibulares. Aunque esta intervención ha sido parte de la práctica clínica, la evidencia obtenida de la mayoría de los estudios realizados desde la década de 1930 no ha demostrado de manera consistente una relación estadística significativa en esta asociación. La efectividad de la descompresión nerviosa como tratamiento para los síndromes vestibulares sigue siendo un tema de debate y requerirá una evaluación continua a medida que se realicen investigaciones adicionales en esta área7,10.
En la actualidad, la RM se ha consolidado como una herramienta invaluable en la investigación, ofreciendo numerosos beneficios gracias a su carácter no invasivo y la capacidad de proporcionar una visualización anatómica detallada. Los hallazgos radiológicos son esenciales para correlacionar con la sintomatología expresada por los pacientes. Esta correlación resulta crucial al seleccionar tratamientos iniciales, como el uso de vasodilatadores o la descompresión microvascular del VIII nervio craneal en el ángulo pontocerebeloso. La evidencia respalda que estas intervenciones pueden conducir a mejoras significativas en la sintomatología neurológica, subrayando el papel clave de la RM en el diagnóstico y la planificación terapéutica en este contexto11.
Por otro lado, según el estudio de McDermott en el año 2003, que asoció la presencia de síntomas, loop vascular y sus hallazgos radiológicos sin obtener relación estadísticamente significativa entre estos; en nuestra investigación, que evaluó a 135 adultos y 270 oídos, se obtuvieron resultados discordantes. Se encontró una correlación clínico-radiológica significativa entre la presencia de síntomas vestibulares y la identificación del loop vascular. Esta discrepancia podría indicar posibles variaciones en la población estudiada o resaltar la necesidad de futuras investigaciones para comprender mejor esta relación12.
Asimismo, un estudio retrospectivo de series de casos reveló que la pérdida auditiva y los acúfenos, junto con los resultados de los estudios audiométricos, no se correlacionaron con la lateralidad del hallazgo radiológico, coincidiendo con nuestros resultados. En nuestro estudio, se observó que la AICA fue la más afectada, en concordancia con los datos reportados en la literatura global. Sin embargo, se destacó que, según la clasificación de Chavda y McDermott, el tipo de asa vascular más frecuente fue el tipo II, a diferencia de nuestra casuística donde el tipo I fue el predominante. Estas discrepancias pueden sugerir variaciones en las características de la población estudiada o subrayar la importancia de considerar distintas clasificaciones para abordar adecuadamente la variabilidad en la anatomía vascular, así como también podría indicar posibles variaciones en la población estudiada o resaltar la necesidad de futuras investigaciones para comprender mejor esta relación3.
Este estudio retrospectivo y descriptivo sirve como punto de partida para futuras investigaciones que podrían beneficiarse de una mayor casuística y una evaluación más detallada de la relación imagenológica. Un enfoque epidemiológico más exhaustivo en nuestro contexto podría aportar información valiosa.
De acuerdo con nuestros resultados, se observa una relación significativa entre las características del loop vascular en el CAI y la presencia de síntomas auditivos (hipoacusia, vértigo o nistagmo). Estos hallazgos sugieren la relevancia de considerar el loop vascular como un factor potencialmente influyente en los síntomas auditivos, proporcionando una base sólida para investigaciones posteriores y contribuyendo al conocimiento en este ámbito.
Agradecimientos
Los autores agradecen a la Clínica de Diagnóstico DIM por el soporte y acompañamiento de esta investigación.
Financiamiento
Los autores declaran no haber recibido financiamiento para este estudio.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Consideraciones éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad, consentimiento informado y aprobación ética. Los autores han seguido los protocolos de confidencialidad de su institución, han obtenido el consentimiento informado de los pacientes, y cuentan con la aprobación del Comité de Ética. Se han seguido las recomendaciones de las guías SAGER, según la naturaleza del estudio.
Declaración sobre el uso de inteligencia artificial. Los autores declaran que no han utilizado ningún tipo de inteligencia artificial generativa en la redacción de este manuscrito.