Introducción
La colonoscopÍa virtual por tomografía computada (TC) es una técnica de imagen no invasiva que permite generar imágenes reconstruidas en 2D e imágenes de navegación endoluminal del colon. Son cuatro los factores que determinan el éxito del estudio: la preparación colónica, la distensión, la calidad de las imágenes obtenidas y la interpretación de estas1.
La colonoscopÍa convencional sigue siendo el método de referencia para el diagnóstico del cáncer colorrectal, con una sensibilidad del 92-95% y una especificidad del 95-100%2. Sin embargo, presenta ciertos riesgos y contraindicaciones que han llevado a la necesidad de explorar pruebas alternativas. La colonoscopía virtual por TC adquiere un rol fundamental, ya que ofrece una sensibilidad del 90-95% y una especificidad del 85-95%, similares a las proporcionadas por la colonoscopía convencional3. Otra posibilidad para arribar al diagnóstico de cáncer colorrectal es el enema, pero actualmente se utiliza menos porque su sensibilidad (50-80%) y especificidad (90%) son menores que las de la colonoscopía convencional, y además esta técnica requiere mayor colaboración del paciente y disponibilidad temporal para realizarla4.
La colonoscopía virtual es una técnica diagnóstica con varias indicaciones específicas que la hacen preferible en ciertas situaciones clínicas. Su uso se justifica en casos de colonoscopía incompleta, que puede ocurrir debido a estenosis que impide el paso del colonoscopio, en pacientes sintomáticos de edad avanzada y en aquellos que se niegan a someterse al procedimiento convencional. Además, la colonoscopía virtual es útil para realizar mapeos colónicos previos a intervenciones quirúrgicas ante tumores infranqueables.
No obstante, esta técnica presenta algunas contraindicaciones: no debe realizarse en mujeres embarazadas, en casos de perforación colónica, en presencia de procesos inflamatorios agudos subyacentes en el colon ni en pacientes con alergia al contraste en caso de ser requerido5.
Por otra parte, la colonoscopía virtual tiene algunas limitaciones, como son la menor capacidad de intervención, ya que no permite la toma de biopsias ni la realización de procedimientos terapéuticos durante el examen, la detección de lesiones planas, aquellas con una altura ≤ 3 mm y hasta 3 mm de extensión, y el uso de radiación.
Para realizar una adecuada interpretación de las imágenes se debe evaluar minuciosamente la relación entre las imágenes obtenidas en 2D y las imágenes de navegación endoluminal, con el fin de evitar errores diagnósticos6.
La importancia de conocer los artefactos y las pseudolesiones radica en que son hallazgos mucho más frecuentes que la verdadera patología colónica, por lo cual el radiólogo debe evitar la interpretación errónea de una pseudolesión como hallazgo patológico que pueda dar lugar a una colonoscopía óptica convencional posterior y generar un riesgo innecesario para el paciente6 (Tabla 1).
Tabla 1. Clasificación de posibles factores anatómicos de confusión y pseudolesiones
| Factores técnicos de confusión | Factores anatómicos de confusión y pseudolesiones |
|---|---|
| Heces y restos líquidos | Válvula ileocecal y apéndice |
| Distensión insuficiente y espasmos | Apéndice |
| Artefactos | Estenosis por enfermedad diverticular |
| Pólipos con material de contraste | Lesiones planas, submucosas y extrínsecas |
| Sonda rectal y balón | Pseudotumor flexural |
Preparación
La preparación para este método es un aspecto fundamental; se requiere una rigurosa limpieza intestinal y la toma de contraste oral (sulfato de bario o yodo) para poder teñir restos de materia fecal residual. La distensión del colon se realiza mediante la introducción de una cánula rectal por la que se insufla dióxido de carbono. Si bien el proceso puede representar algunas molestias para el paciente, se debe recalcar que la correcta distensión es fundamental1,7. La misma se evalúa mediante la realización previa de un scout antes de comenzar el estudio, constatando por el operador que el marco colónico se encuentra correctamente distendido con aire en su interior (Fig. 1).
Figura 1. Vista previa para planificar la adquisición tomográfica. Nótese la completa distensión colónica.
Defectos técnicos
Sonda rectal y balón
La sonda y el balón pueden generar errores diagnósticos, ya que pueden simular lesiones, sobre todo en las imágenes endoluminales. El extremo distal de la sonda o el balón pueden simular un pólipo o una lesión extrínseca cuando alguno de estos se apoya sobre la superficie inferior del pliegue rectal6. Además, su visualización endoluminal puede simular la presencia de divertículos (Fig. 2).
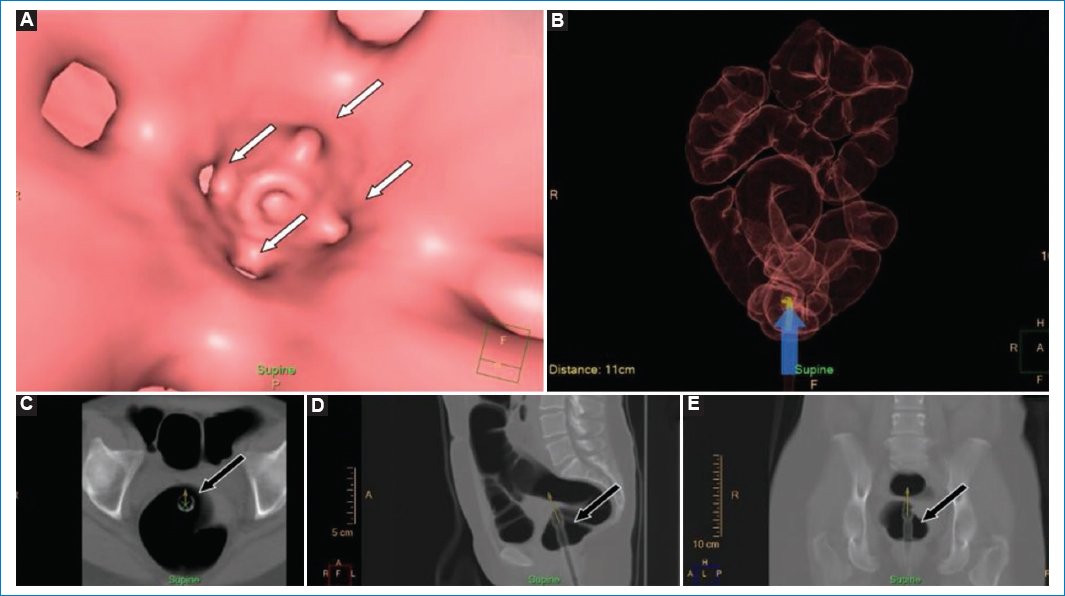
Figura 2. Paciente de 51 años en estudio por imposibilidad de progresión más allá del ángulo hepático en la videocolonoscopia previa. (A) Imagen de la navegación. Nótense los orificios propios de la sonda endorectal (flechas), que no deben confundirse con divertículos. (B) Reconstrucción tridimensional en la que se observa que se está explorando el recto (flecha). (C-E) Imágenes de TC bidimensional en los planos axial, sagital y coronal, en las que se observa la sonda rectal correctamente posicionada (flechas).
Heces y restos líquidos
En ocasiones en que el paciente no realiza una adecuada preparación intestinal, las heces residuales pueden presentar un aspecto polipoide, siendo uno de los motivos más frecuentes de pseudolesiones (Fig. 3 y Fig. 4). Para disminuir la probabilidad de error, se puede realizar la marcación de las heces con sulfato de bario al 2% por vía oral previo a la limpieza del colon, ya que las heces se impregnan con el material de contraste y esto permite diferenciarlas de los pólipos, los cuales no se impregnan, hallazgo que se hace evidente en las imágenes 2D8. Resulta útil cambiar de posición al paciente, requiriendo otro pasaje tomográfico, ya que la materia fecal y los restos líquidos fluctúan con los cambios de decúbito, a diferencia de la patología orgánica. Otro aspecto que puede contribuir a distinguirlos es la morfología de las heces en “miga de pan”, término que hace alusión al aspecto que estas adquieren en el interior del colon, alternando entre imágenes de baja densidad y con densidad aire9.
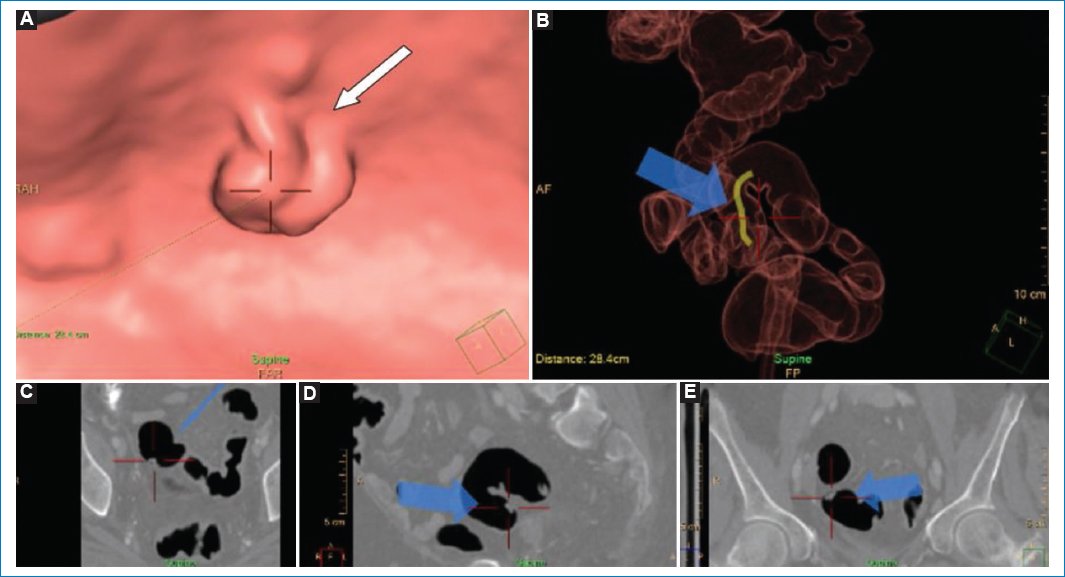
Figura 3. Mujer de 69 años en estudio por presentar sangre oculta en materia fecal positiva y antecedentes familiares de cáncer de colon. Progresión incompleta en videocolonoscopia previa. (A) Imagen de la navegación en la que se observan restos de materia fecal que pueden simular una imagen polipoidea (flecha). (B) Reconstrucción tridimensional en la que se observa que se está explorando el colon sigmoides (flecha). (C-E) Imágenes de TC bidimensional en los planos axial, sagital y coronal, que confirman que la imagen visualizada corresponde a restos fecales con contenido de sulfato de bario (flechas).
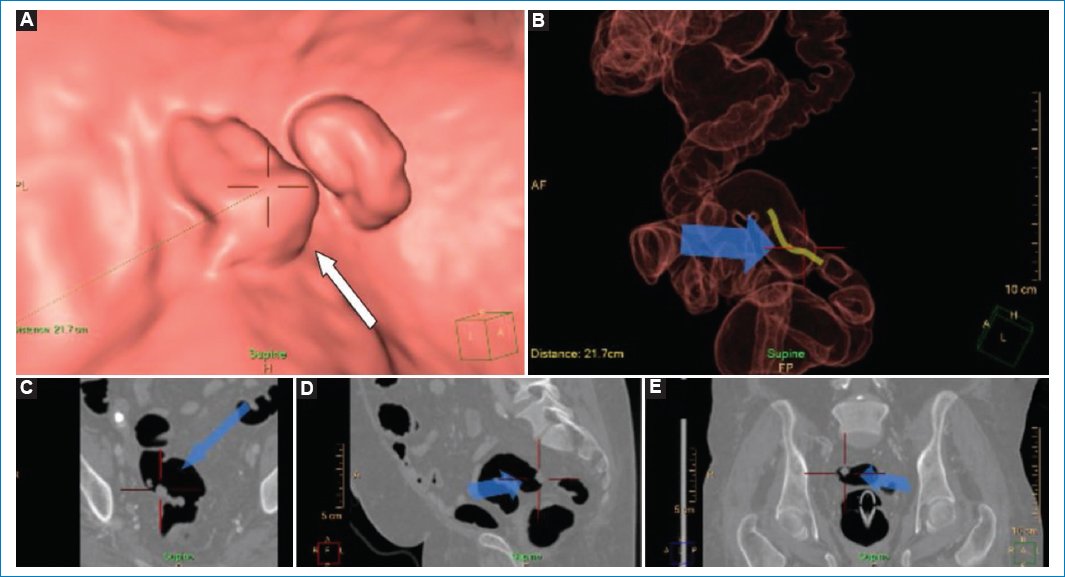
Figura 4. Misma paciente de la figura 3. (A) Imagen de la navegación en la que se observan restos de materia fecal que pueden simular una imagen polipoidea (flecha). (B) Reconstrucción tridimensional en la que se observa que se está explorando el colon sigmoides (flecha). (C-E) Imágenes de TC bidimensional en los planos axial, sagital y coronal, que confirman que la imagen visualizada corresponde a restos fecales con contenido de sulfato de bario (flechas).
Pliegues rectales
Los pliegues rectales del tercio inferior, medio y superior, o válvulas de Houston, pueden simular pólipos en las imágenes de TC axiales. Sin embargo, son fácilmente descartadas mediante el uso de imágenes endoluminales y de planos coronales.
Pseudotumor flexural
Se observa debido a la marcada curvatura del colon que genera un engrosamiento parietal interno en la porción más colapsada, simulando una masa colónica o un pólipo en las imágenes 2D y las imágenes de navegación endoluminal. La visión multiplanar en conjunto con la evaluación de los cambios de posición del paciente pueden colaborar en la determinación de esta pseudolesión, así como también la presencia de densidad grasa en el pliegue comprimido6,10.
Artefactos
MOVIMIENTO
Pueden ser movimientos involuntarios del paciente, peristaltismo intestinal, desplazamientos respiratorios o la pulsatilidad cardíaca, que degradan la calidad de la imagen de forma focal o difusa. El artefacto de movimiento en las imágenes 2D se evidencia como áreas borrosas lineales tenues de atenuación, mientras que en las imágenes endoluminales se manifiesta como áreas lineales de atenuación con un margen irregular en forma de diente de sierra. Para reducir estos defectos es recomendable examinar las imágenes en reconstrucciones multiplanares y evaluar el estudio antes de que el paciente se retire del tomógrafo, logrando así obtener otra adquisición del segmento afectado en caso de ser necesario. Hay que destacar también la importancia de explicar claramente el procedimiento que se realizará al paciente, ya que contar con su máxima colaboración también disminuirá la tasa de errores. La administración de butilbromuro de hioscina (40 mg) resulta útil, ya que reduce el peristaltismo intestinal y por lo tanto también los movimientos durante el procedimiento; en caso de contraindicación, es posible utilizar glucagón (1 mg) en su lugar11.
OBESIDAD
El ruido de la imagen aumenta de manera considerable en la pelvis, influyendo negativamente en el correcto diagnóstico de lesiones en las estructuras del recto y el colon sigmoides. Esto sucede debido a que las estructuras óseas y los tejidos blandos de dicha zona provocan una mayor atenuación de los rayos y ruido de imagen. Para atenuar el ruido es necesario aumentar la corriente del tubo (mA), logrando una mejor resolución 2D. En ocasiones, se tendrán en cuenta principalmente las imágenes 2D cuando las imágenes endoluminales se encuentren degradadas8,12 (Fig. 5).
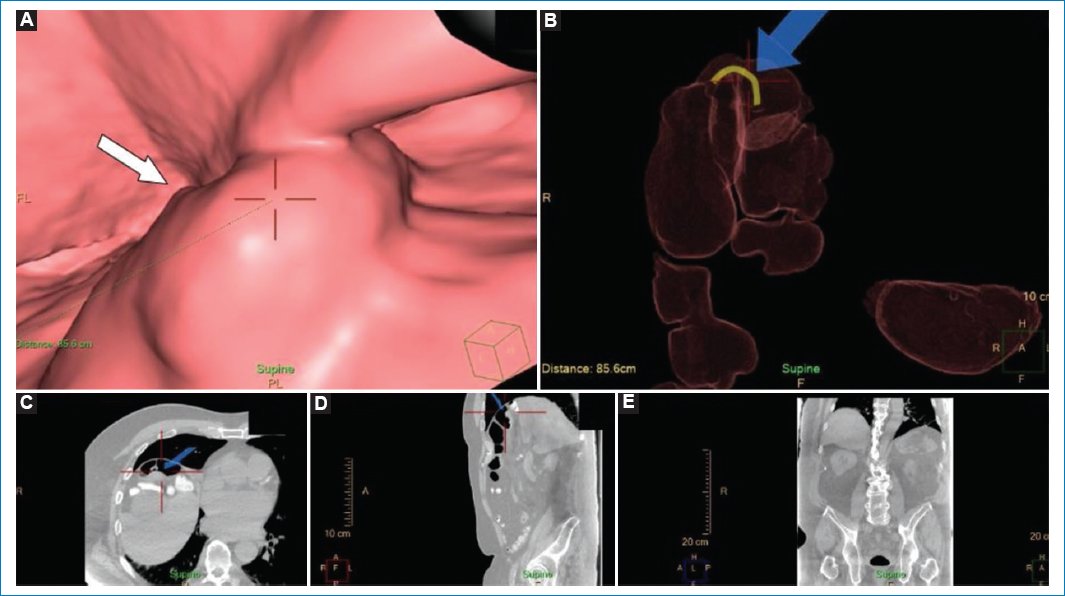
Figura 5. Varón de 63 años a quien se realizó una colonoscopía por TC debido a la imposibilidad de progresar más allá del ángulo esplénico colónico en la videocolonoscopia. (A) Imagen de la navegación en la que se visualiza una imagen nodular sospechosa (flecha). (B) Reconstrucción tridimensional en la que se observa la lesión localizada en el ángulo hepático colónico (flecha). Nótese la inadecuada distensión del colon visualizado, lo que dificulta su correcta evaluación. (C-E) Imágenes de TC bidimensional en los planos axial, sagital y coronal, que confirman la presencia de una lesión sospechosa de malignidad (flechas). Nótese que las imágenes son de dificultosa interpretación (“ruidosas”) debido al hábito constitucional del paciente.
OBJETOS METÁLICOS
Las prótesis de caderas son los elementos más comúnmente relacionados con artefactos metálicos, pero también los pueden generar los clips quirúrgicos y los cables de marcapasos (Fig. 6). Se evidencian en las imágenes 2D como rayas blancas lineales que emergen de una estructura densa, y en las endoluminales como rayas granulares lineales paralelas moteadas que oscurecen la mucosa. La visualización de imágenes 2D con ajustes de ventana ósea puede ser útil para examinar áreas oscurecidas por el artefacto, además de utilizar recursos propios de las consolas para disminuirlo11.
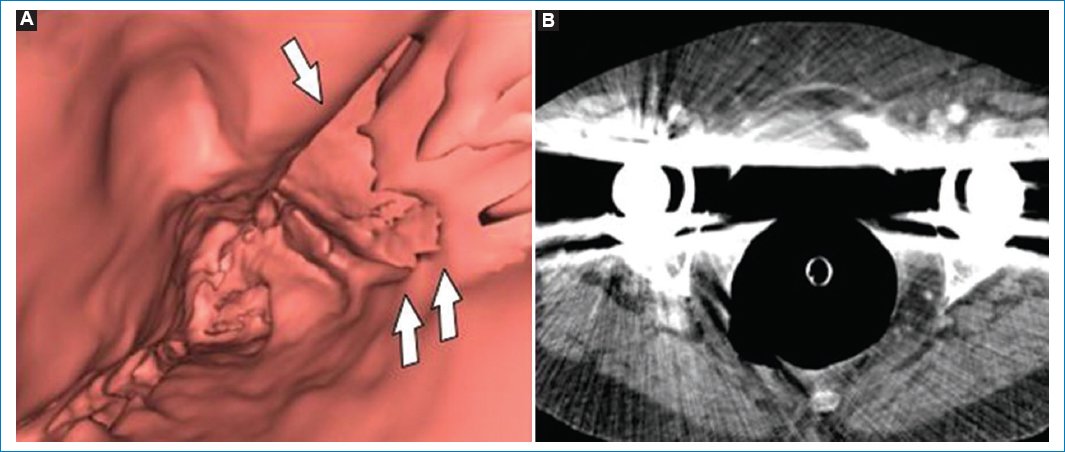
Figura 6. Mujer de 75 años en estudio por presentar incontinencia fecal y alteración del ritmo evacuatorio. (A) Imagen de la navegación en la que se observan artificios generados por la prótesis bilateral de cadera de la paciente que dificultan la correcta evaluación de los segmentos colónicos próximos a ella (flechas). (B) Imagen de TC bidimensional en el plano axial en la que se observa un gran artificio provocado por la prótesis metálica bilateral de la paciente.
Distensión insuficiente y espasmos
El colon poco distendido, y con menor frecuencia el espasmo colónico, pueden confundirse con estenosis benignas o malignas. Esto puede evidenciarse en las imágenes tridimensionales como un estrechamiento luminal liso o irregular, y en las imágenes de la TC como un segmento estrechado de pared gruesa variable. La insuficiente distensión tiende a afectar con mayor frecuencia el recto, el colon sigmoides y el colon descendente en decúbito supino (Fig. 7 y Fig. 8).
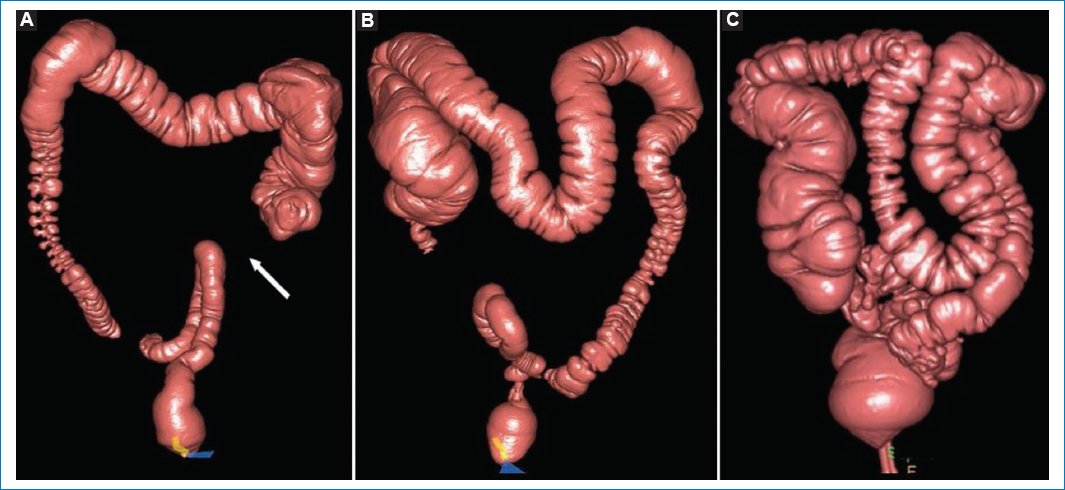
Figura 7. Reconstrucciones tridimensionales de tres pacientes que muestran distintos grados de distensión colónica. (A) Pobre distensión, notando que parte del colon ascendente no es explorable, siendo “ciego” a la navegación (flecha). (B) Moderada distensión. (C) Adecuada distensión.
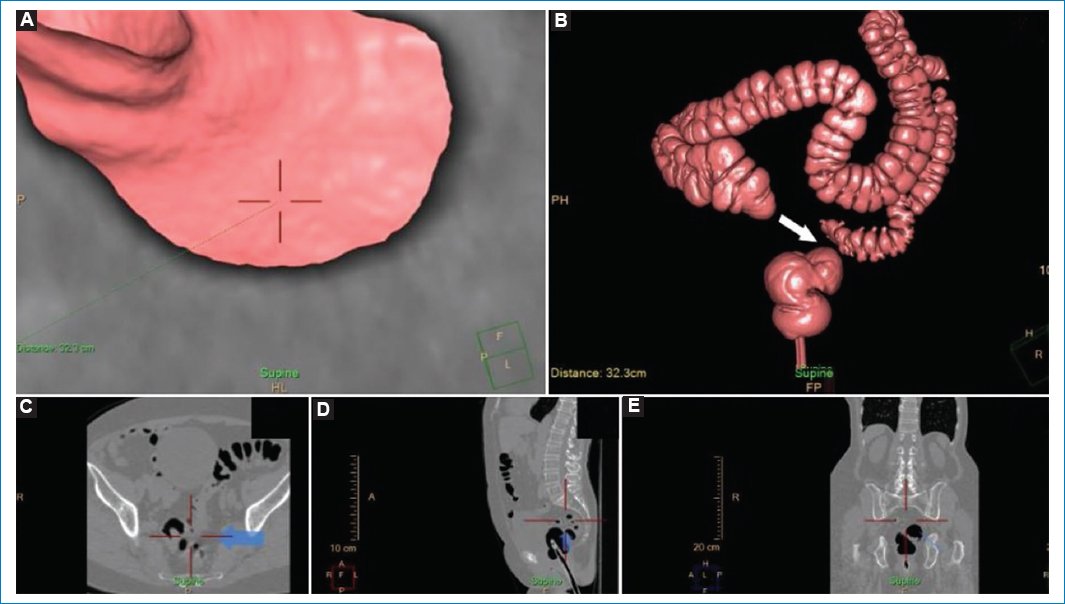
Figura 8. Mujer de 76 años a quien se realizó una colonoscopía por TC debido a la imposibilidad de franquear más allá de 20 cm desde el margen anal por ángulo fijo, alcanzando una moderada distensión colónica debido a un fenómeno de miocosis sigmoidea. (A) Imagen de la navegación con visualización parcial de la luz colónica. (B) Reconstrucción tridimensional en la que se observa un área “ciega” no opacificada (flecha). (C-E) Imágenes de TC bidimensional en los planos axial, sagital y coronal, en las que se observa que la zona no navegable corresponde a una estenosis diverticular con fenómenos de miocosis (flechas).
El espasmo suele afectar segmentos colónicos cortos, se produce por contracción peristáltica esporádica de la muscular y suele resolver espontáneamente en las siguientes fases en la mayoría de los casos6.
Una herramienta que puede facilitar la evaluación inicial de la insuflación es el scout view, que permite administrar más dióxido de carbono evitando así irradiar de forma innecesaria al paciente.
Frente a la sospecha de distensión insuficiente o espasmo en dos posiciones se puede requerir una tercera imagen con una nueva insuflación y mejora en la distensión, focalizada en la zona afectada, para excluir una estenosis patológica6,13.
La ausencia de hallazgos patológicos, como linfadenopatías adyacentes, infiltración de grasa pericólica o nódulos-masas proyectadas desde la pared colónica en las imágenes 2D, también apoyan la sospecha de mala distensión o espasmos colónicos13.
Pólipos con material de contraste
Un pólipo recubierto de material de contraste puede confundirse con un fragmento de heces marcado adherido. La inspección de las imágenes de TC muestra un recubrimiento superficial sin impregnación interna con material de contraste, mientras que en las imágenes endoluminales se observa el pólipo marcado que incluirá el revestimiento de la superficie. Es importante tener en cuenta que, a diferencia de las heces, un pólipo no se verá afectado por los cambios de posición14.
Factores anatómicos de confusión y pseudolesiones
Válvula ileocecal
La válvula ileocecal tiene un aspecto variable y ocasionalmente puede simular una masa polipoide en las imágenes endoluminales. Resulta útil visualizar en imágenes 2D el íleon terminal contiguo como referencia.
Existen tres tipos de configuraciones endoscópicas de válvula ileocecal: lipomatosa, papilar y labial. Esta última es fácil de identificar en las imágenes de TC; sin embargo, en las imágenes endoluminales, la configuración papilar puede simular un pólipo de base ancha con una pequeña depresión en su centro, y la lipomatosa un pólipo lobular con densidad de tejido adiposo13 (Fig. 9).
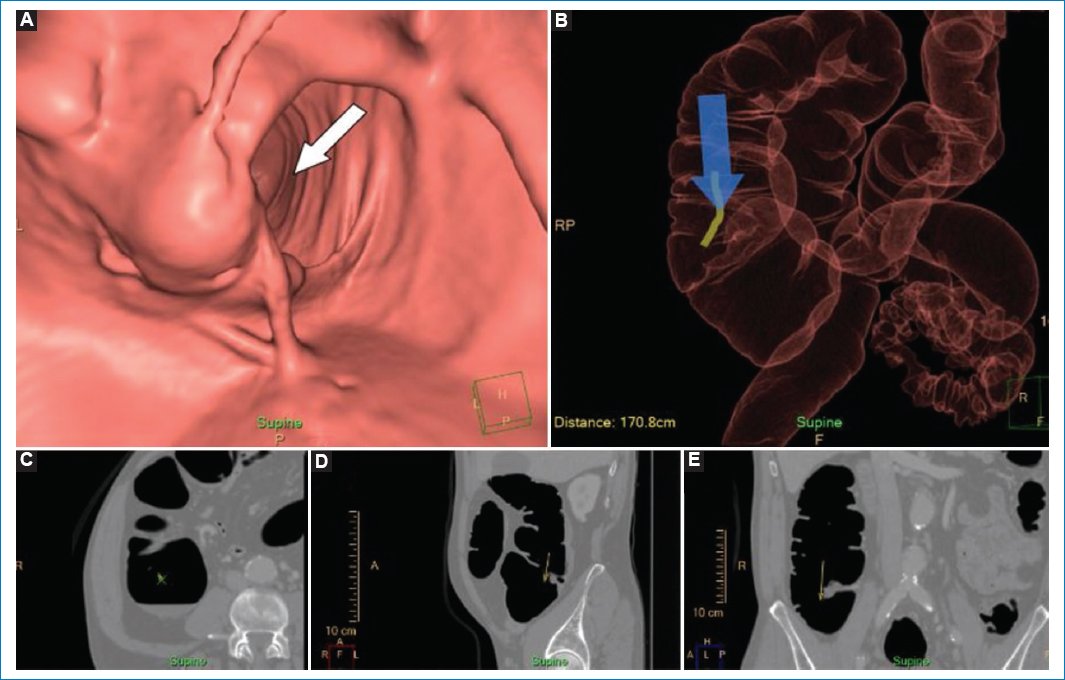
Figura 9. Varón de 71 años con progresión incompleta en una videocolonoscopia previa. (A) Imagen de la navegación en la que se observa una válvula ileocecal que puede asemejarse a una imagen de aspecto polipoideo (flecha). (B) Reconstrucción tridimensional en la que se observa que se está explorando la válvula ileocecal (flecha). (C-E) Imágenes de TC en los planos axial, sagital y coronal, que confirman que la imagen visualizada corresponde a la válvula ileocecal normal del paciente (flechas).
Apéndice cecal
El orificio apendicular se asemeja a un divertículo cecal en las imágenes endoluminales; puede presentarse como un anillo oscuro redondo, bien definido, completo o parcial, o bien en forma de V o de hendidura en la base cecal6,13 (Fig. 10).
La observación por TC en los planos axial, coronal y sagital permite su identificación con mayor facilidad.
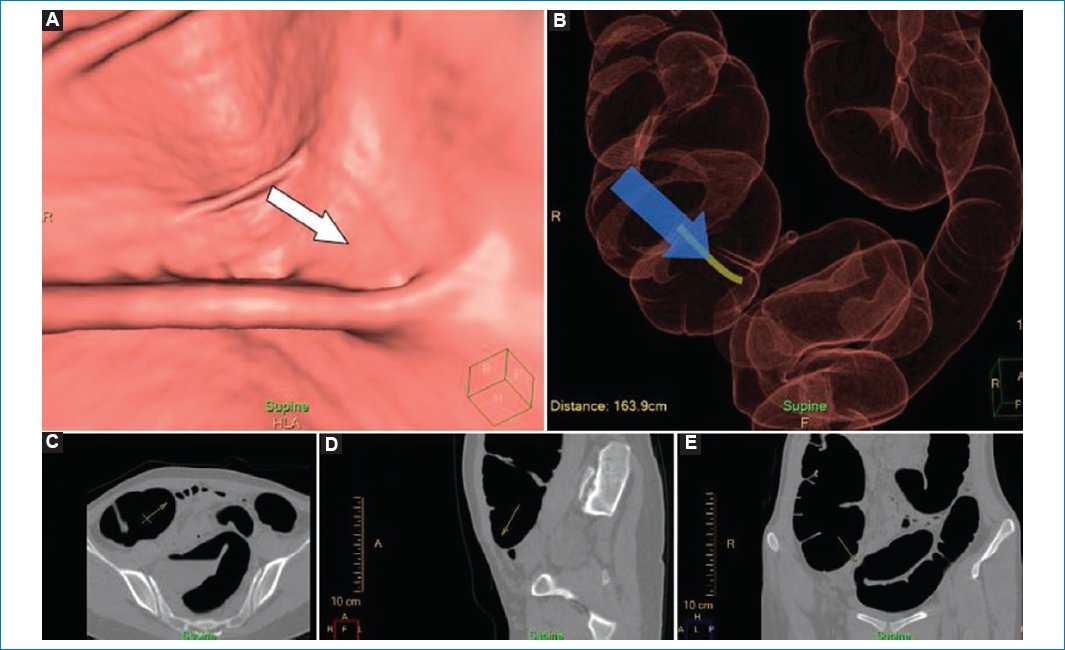
Figura 10. Mujer de 19 años con progresión incompleta en una videocolonoscopia previa. (A) Imagen de la navegación en la que se observa un orificio apendicular que se asemeja a un divertículo cecal (flecha). (B) Reconstrucción tridimensional en la que se observa que se está explorando la región apendicular (flecha). (C-E) Imágenes de TC en los planos axial, sagital y coronal, que confirman que la imagen visualizada corresponde al orificio apendicular de la paciente (flechas).
Estenosis por enfermedad diverticular
La estenosis diverticular puede generar pseudolesiones en las imágenes endoluminales, simulando pólipos. Hay que considerar que el origen de estos divertículos tiene una estrecha relación con el aumento de las presiones intraluminales como consecuencia de contracciones segmentarias anómalas de la capa muscular circular del colon, lo cual se asocia a cambios estructurales del mismo que incluyen engrosamiento parietal, estrechamiento luminal y acortamiento de tenias mesentéricas. Estos hallazgos son conocidos también con el término “miocosis”, y pueden generar dificultad en la distensibilidad colónica15 (Fig. 8).
Las heces impactadas tendrán una porción que sobresale de la pared colónica externa y otra que se inclina hacia el lumen colónico. A menudo, dicha región que sobresale en el lumen tiene un aspecto puntiagudo en las imágenes de navegación endoluminal, a diferencia del aspecto redondeado de un pólipo16,17.
Lesiones submucosas con efecto de masa extrínseca
Las lesiones colónicas submucosas pueden ser intra o extramurales que sobresalen del lumen, imitando lesiones polipoideas de la mucosa en las imágenes endoluminales. La lesión intramural más frecuente es el lipoma (Fig. 1), y otras menos frecuentes son el tumor carcinoide, el linfoma, las metástasis y el tumor del estroma gastrointestinal (GIST). Dentro de las lesiones extramurales se encuentran la carcinomatosis peritoneal, los tumores del apéndice y otras lesiones extracolónicas adyacentes de carácter maligno. Si bien estas lesiones de la submucosa pueden simular pólipos en las imágenes tridimensionales, la inspección de las imágenes 2D puede ayudar a diferenciarlas de masas de la mucosa, particularmente si la misma presenta un claro origen extracolónico, como por ejemplo la carcinomatosis peritoneal6. Sin embargo, a veces estas lesiones son indistinguibles de los pólipos y requieren ser biopsiadas.
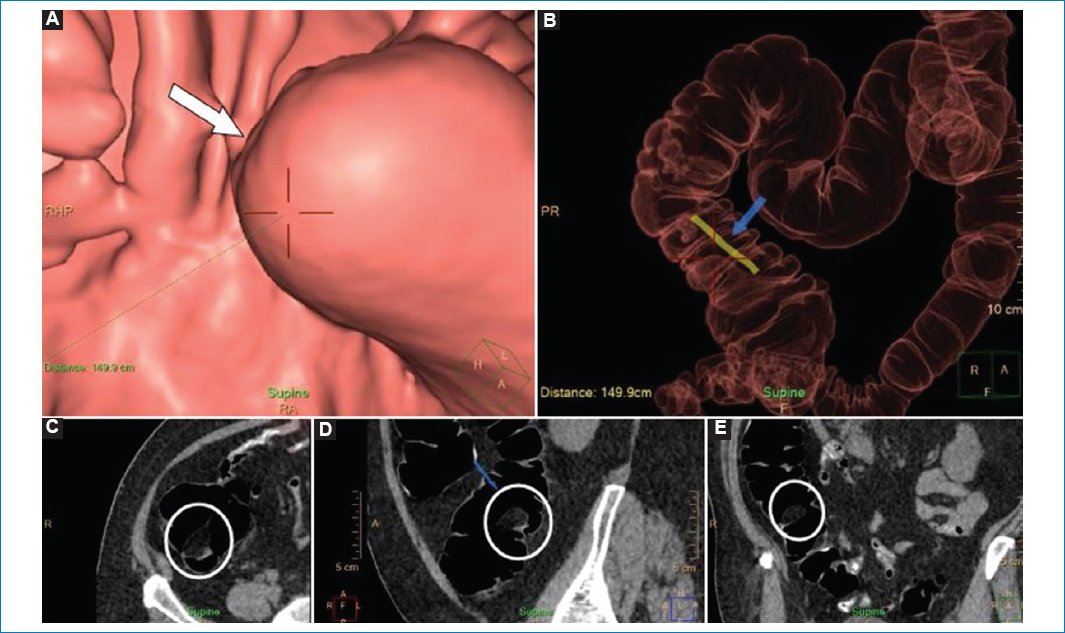
Figura 11. Paciente de 62 años en estudio por falta de progresión más allá de 30 cm del margen anal en una videocolonoscopia previa. (A) Imagen de la navegación en la que se observa una imagen de morfología nodular sobreelevada (flecha), que podría pensarse como de aspecto polipoideo. (B) Reconstrucción tridimensional en la que se observa que se está explorando el colon ascendente (flecha). (C-E) Imágenes de TC bidimensional en los planos axial, coronal y sagital, que muestran que la imagen en estudio presenta densidad adiposa, siendo compatible con un lipoma (círculos).
Efecto de masa extrínseco de estructuras extracolónicas
Las estructuras extracolónicas pueden impregnar en la pared del colon y simular lesiones colónicas de base amplia en las imágenes endoluminales. Esto puede ser generado por estructuras tanto normales (bazo, músculos, anexos, hígado, asas intestinales) como patológicas (tumores anexiales, hematomas, líquido libre abdominal). Para evitar confusiones, es útil orientarse con las imágenes 2D, las cuales resuelven fácilmente el origen de la protuberancia representada en las imágenes endoluminales al visualizar los hallazgos extrínsecos6 (Fig. 12).
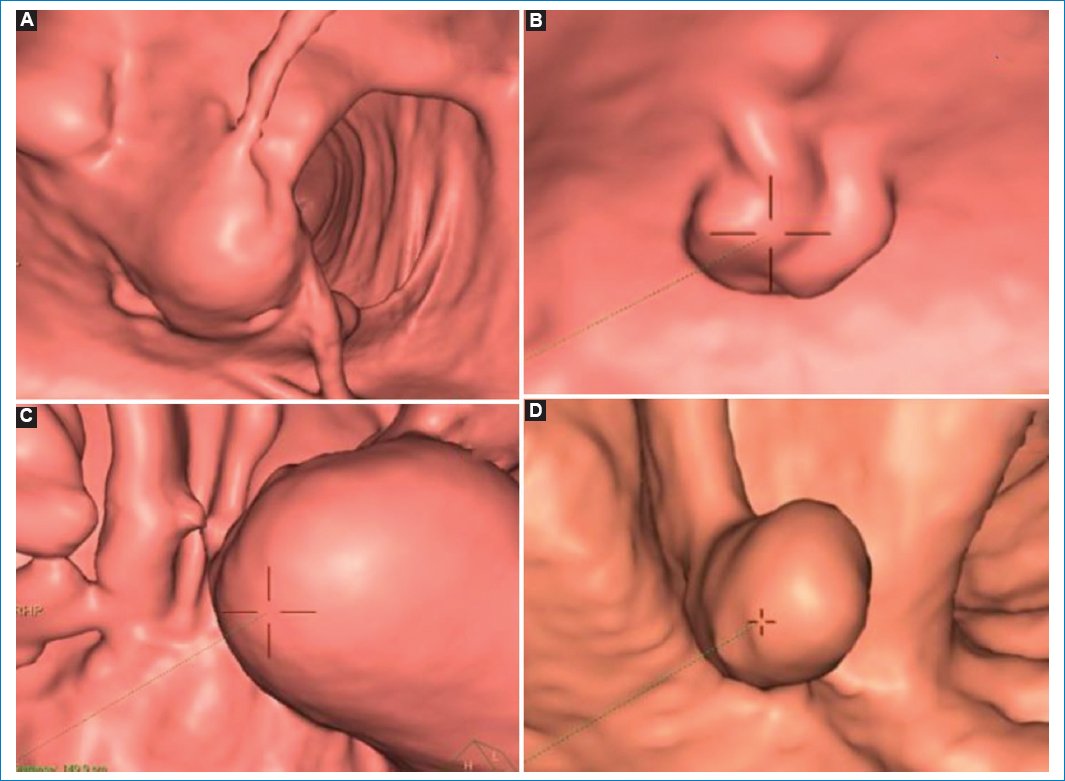
Figura 12. Imágenes de la navegación de cuatro pacientes distintos. (A) Factor anatómico de confusión: válvula ileocecal prominente. (B) Factor técnico de confusión: restos fecales. (C) Pseudolesión: lipoma. (D) Verdadera lesión: pólipo en el colon descendente. Nótese la importancia de una adecuada correlación de las imágenes de la navegación junto con las adquisiciones bidimensionales (no mostradas).
Conclusión
En el análisis de la colonografía por TC resulta indispensable la adecuada identificación de los artefactos y las pseudolesiones que puedan encubrir una verdadera patología para evitar un diagnóstico erróneo y un consecuente tratamiento innecesario.
Financiamiento
Los autores declaran no haber recibido financiamiento para este estudio.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Consideraciones éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad, consentimiento informado y aprobación ética. Los autores han seguido los protocolos de confidencialidad de su institución, han obtenido el consentimiento informado de los pacientes, y cuentan con la aprobación del Comité de Ética. Se han seguido las recomendaciones de las guías SAGER, según la naturaleza del estudio.
Declaración sobre el uso de inteligencia artificial. Los autores declaran que no utilizaron ningún tipo de inteligencia artificial generativa para la redacción de este manuscrito.