Introducción
El carcinoma hepatocelular (CHC) es la neoplasia hepática más frecuente. En el 90% de los casos se desarrolla sobre un hígado cirrótico o con hepatopatía crónica, que constituyen el principal factor de riesgo. La inflamación crónica, la necrosis y la regeneración que estas producen condicionan la aparición de mutaciones genéticas y el desarrollo de células tumorales. Sin embargo, el 10% se desarrollan sobre un hígado sano, no cirrótico y sin factores desencadenantes1. Este tipo particular de CHC generalmente se presenta en una etapa avanzada, ya que la vigilancia no se realiza en un hígado no cirrótico. El CHC en pacientes no cirróticos es clínicamente silencioso en sus primeras etapas debido a la falta de síntomas y a la mayor reserva hepática en esta población2. La mayor parte de las lesiones se presentan como grandes masas solitarias y bien diferenciadas, con márgenes definidos, áreas de necrosis y cápsula periférica. No hay diferencias significativas en el patrón de CHC observado en hígados cirróticos y no cirróticos3. Las características independientes de la resonancia magnética (RM) que indican CHC son hipointensidad en T1, hipointensidad o hiperintensidad en T2, falta de realce del tumor central, presencia de lesiones satélite y falta de captación del medio de contraste específico del hígado. Estas características pueden tener el potencial de mejorar el diagnóstico de CHC en el hígado no cirrótico4. Existen estudios en los que se desarrolló en ausencia de cirrosis y de factores de riesgo conocidos y típicamente apareció como un gran tumor hepático sintomático con características clínicas, de laboratorio y de tomografía computada (TC) que lo distinguen de la mayoría de las otras masas hepáticas5. El CHC tiene diferentes características clínico-radiológicas en el hígado cirrótico y no cirrótico. El tiempo de lavado se correlaciona con el grado histopatológico de CHC. Para la enfermedad de hígado graso no alcohólico debería formularse un nuevo cribado para detección de CHC6. Debido a que su presentación, manejo y pronóstico son distintos, una adecuada caracterización prequirúrgica es de gran importancia clínica para el paciente7.
Hay estudios en los que la sobrevida global a cinco años fue del 55,4%, y la resección hepática tuvo la mejor supervivencia a cinco años (72,7%)8. Se han descrito como factores pronósticos favorables el valor normal de alfa-fetoproteína, el tumor único, el margen quirúrgico negativo, el tamaño < 10 cm, la ausencia de invasión vascular y el manejo en unidades especializadas9. El 60% de los pacientes presentan recidiva en el seguimiento; de ellas, el 40-80% son hepáticas y ocurren durante los primeros tres años en el 80% de los casos. Ante la recidiva, la existencia de un parénquima sano permite realizar segundas hepatectomías hasta en un 40% de los pacientes10. La supervivencia global depende más estrictamente de la carga tumoral y está mucho menos influenciada por la función hepática11. El hígado graso no alcohólico y la esteatohepatitis no alcohólica como afecciones hepáticas del síndrome metabólico pueden representar un factor de riesgo para CHC, incluso en ausencia de cirrosis12,13.
Para los CHC pequeños que se originan en hígados no cirróticos, la resección hepática es un tratamiento primario razonable, que se asocia con tasas favorables de supervivencia general y libre de enfermedad a cinco años14–16.
Las características angiogénicas del CHC en hígados cirróticos y no cirróticos tienen una similitud notable17. Los estudios han mostrado características de imagen que pueden permitir la predicción de factores pronósticos relevantes, como el grado del tumor, la invasión vascular y el subtipo patológico18.
El objetivo del presente estudio es describir las características y el reporte por TC y RM de una serie de casos en nuestra institución de CHC confirmados por biopsia y pieza quirúrgica, así como su correlación clínica y de laboratorio.
Método
Se realizó un análisis observacional, retrospectivo, descriptivo y transversal entre marzo de 2019 y marzo de 2023, de 10 pacientes con CHC confirmados por biopsia hepática o pieza quirúrgica, en los cuales se revisaron las imágenes y los reportes de TC y RM efectuadas. Se incluyeron los pacientes que presentaron perfil hepático normal en cuanto a alanina aminotransferasa y aspartato aminotransferasa (ALT y AST), y se correlacionó con antecedentes clínicos, comorbilidad y valor de alfa-fetoproteína. Los exámenes fueron realizados en un equipo Siemens Skyra 3 T, Siemens Essenza Dot 1,5 T y un tomógrafo Siemens Somatom Definition Edge 128 canales. Se valoraron las fases arterial tardía, venosa portal y de equilibrio. Se consideraron características morfológicas, como el tamaño tumoral, y el comportamiento con el contraste en ambos estudios, estableciendo realce en anillo, realce en mosaico, lavado y cápsula. En la RM se valoraron además parámetros dentro de criterios auxiliares de LI-RADS, como hiperintensidad en T2, restricción en difusión y presencia de grasa. También se determinó si eran lesiones unifocales, multifocales o en patrón difuso. Por último, se revisaron los reportes realizados para determinar si las características imagenológicas orientaron al diagnóstico en estos pacientes sin signos de hepatopatía crónica ni antecedentes clínicos de sospecha.
Resultados
De nuestra serie de casos, el 100% fueron hombres, con una edad media de presentación de 64,9 años (Fig. 1). El 40% presentaron como comorbilidad diabetes tipo 2, dislipidemia y obesidad. En el 50% de los casos se llegó al diagnóstico definitivo por anatomía patológica de biopsia quirúrgica, y en el otro 50% de biopsia guiada bajo TC. Solo dos pacientes tuvieron incremento de la alfa-fetoproteína. El 70% fueron unifocales (Fig. 2), y en cuanto a lo morfológico, se consideraron aquellas lesiones medibles con un diámetro promedio en su presentación de 8,7 cm, midiendo el eje largo. En la figura 3 muestra el promedio de las lesiones medibles evaluadas, no superando 14,5 cm la lesión mayor. En la valoración de su comportamiento con el contraste en ambos métodos realizados con técnica adecuada, el 70% presentaron realce arterial más pronunciado en fase arterial tardía, el 60% tuvieron lavado en fase venosa, y presencia de cápsula de realce tardío en el 90% de los casos. En la RM, todos los pacientes presentaron hiperintensidad en T2 y restricción a las moléculas de agua en difusión. La presencia de grasa, realce en mosaico y necrosis central se observó en el 40% de los casos (Fig. 4). De los que realzaron en fase arterial, cuatro presentaron realce en mosaico (Fig. 5). En cuanto a sus características intrínsecas, cuatro presentaron un componente graso evidente tanto en la TC como en la RM (Fig. 6). En la RM, todas las lesiones focales, multifocales o difusas presentaron hiperintensidad en las secuencias ponderadas en T2 y restricción a la difusión de las moléculas de agua. En siete casos se reportó como probable proceso primario por su comportamiento con el material de contraste, más allá de la ausencia de signos imagenológicos de cirrosis. La presencia de grasa en la lesión fue el marcador independiente que mayormente orientó al diagnóstico, y en un caso presentó múltiples lesiones satélites hipervasculares y realce en corona (Fig. 7). Un caso se presentó con compromiso de la vía biliar en forma difusa segmentaria, lo que estableció como principal diagnóstico diferencial imagenológico el colangiocarcinoma (Fig. 8). Un caso se reportó como probable adenoma beta catenina por sus características, sexo y edad de presentación (Fig. 9). En cuatro casos (40%) se observó un área de necrosis central (Fig. 10). Un paciente presentó realce arterial en mosaico, lavado en fase venosa, cápsula periférica en fase tardía y área de necrosis central, características que llevaron a establecer la sospecha diagnóstica más allá de la ausencia de hepatopatía en las imágenes y en el laboratorio (Fig. 11). Un caso se presentó en contexto de cáncer de colon en control, por lo que se sospechó secundarismo hepático (Fig. 12), con diagnóstico de CHC en la biopsia guiada por TC.
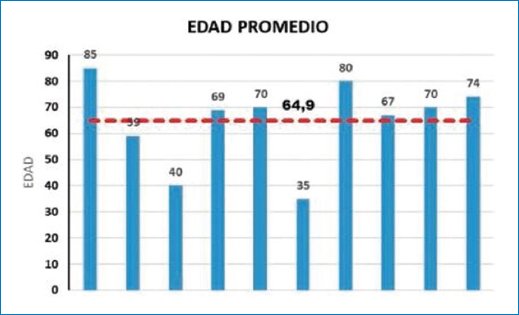
Figura 1. Línea de tendencia en edad. Edad promedio de presentación del CHC en hígado no cirrótico: 64,9 años.
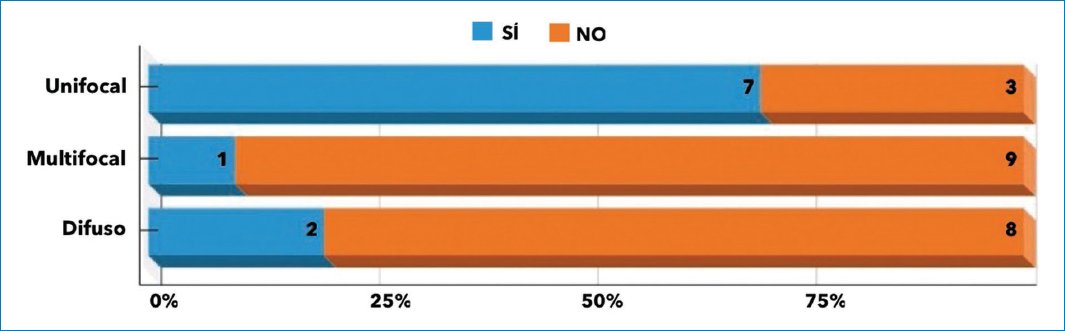
Figura 2. Forma de presentación y extensión del compromiso en el parénquima.
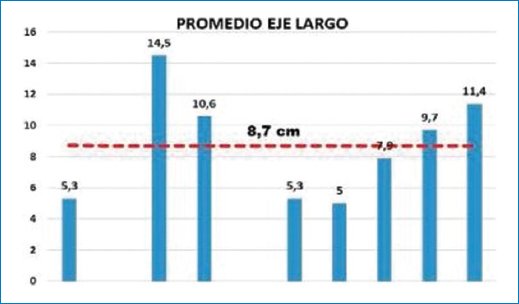
Figura 3. Gráfico que representa el eje largo de las lesiones evaluadas no superando 14,5 cm la lesión de mayor tamaño, estableciendo como límite mayor en el eje Y 16 cm.
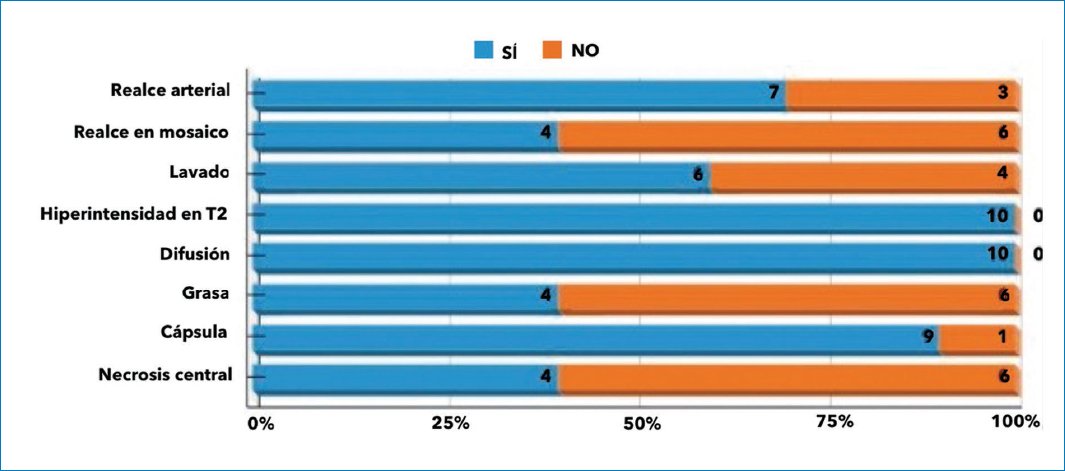
Figura 4. Principales características morfológicas y de comportamiento con el material de contraste por TC y RM.
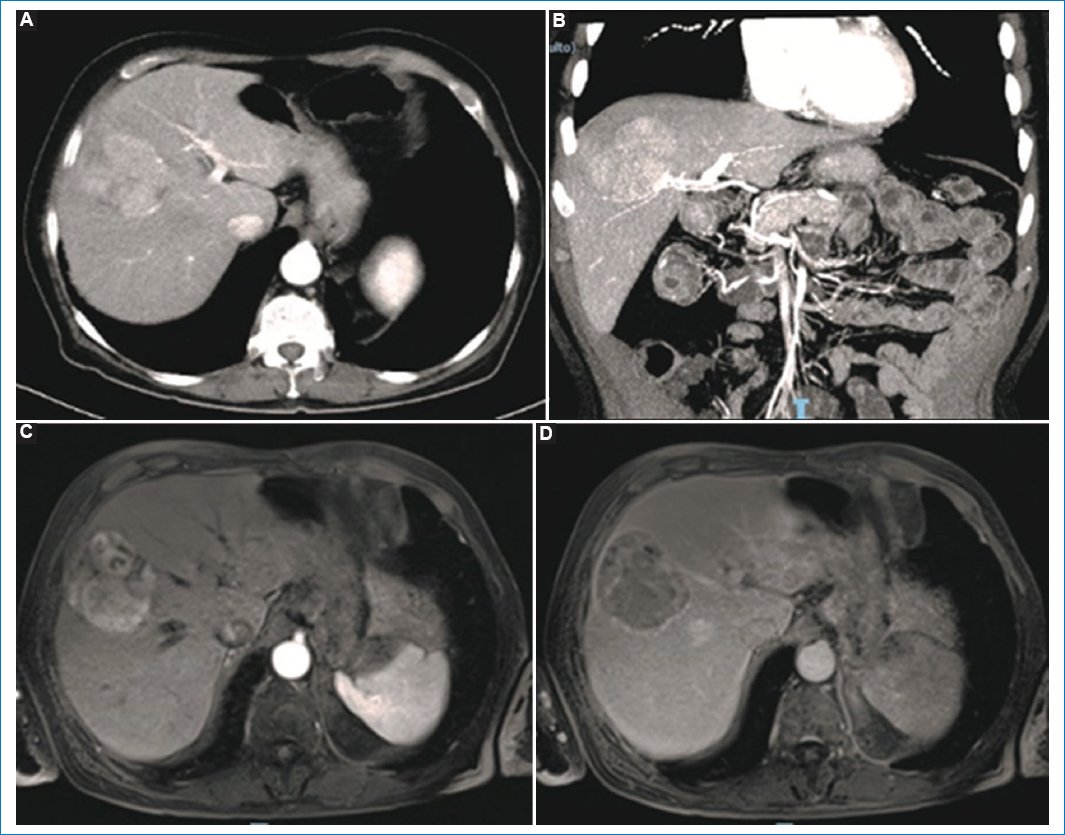
Figura 5. Paciente de sexo masculino, de 85 años, que presenta una lesión sólida en el segmento VIII hepático. En las imágenes de TC (A y B) y RM (C y D), tras la administración de contraste se evidencia realce hipervascular heterogéneo en mosaico (A, B y C) y cápsula periférica en fase tardía (D).
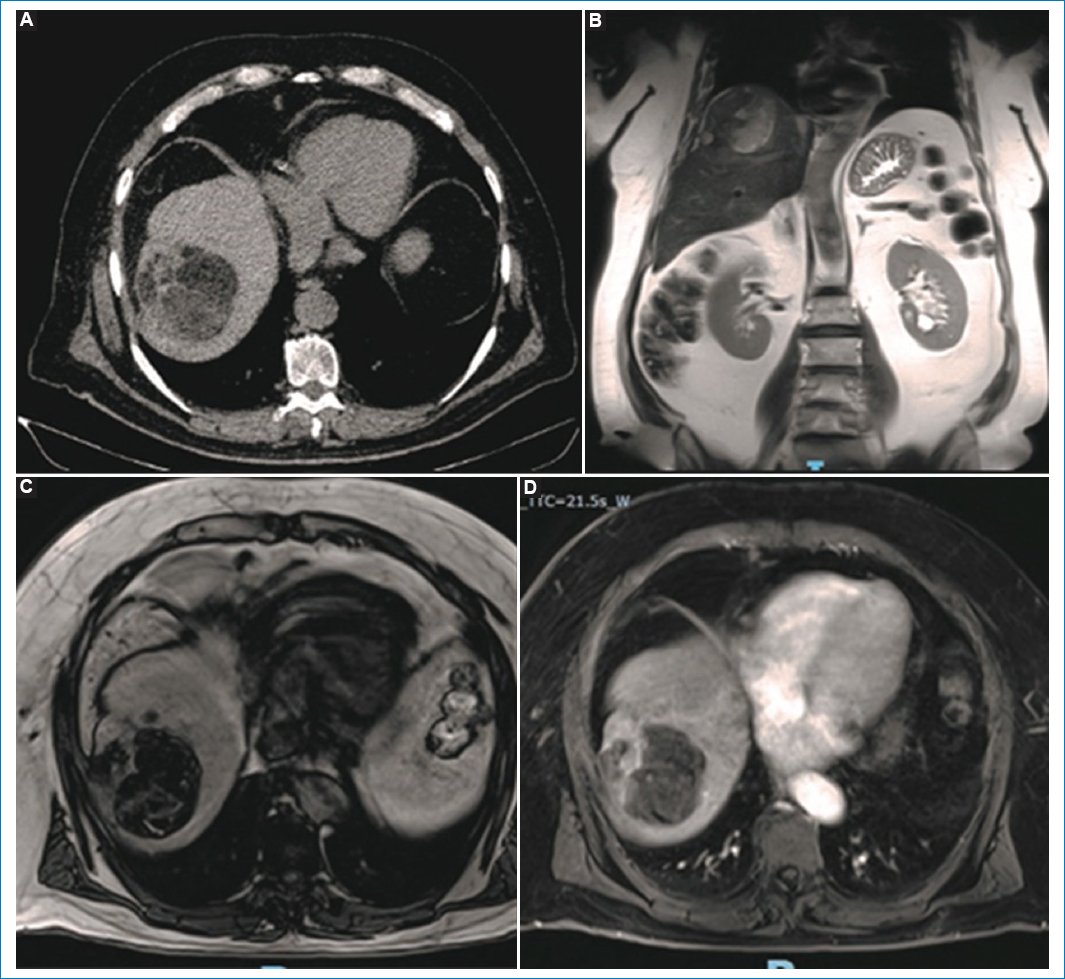
Figura 6. Paciente de sexo masculino, de 63 años, con voluminosa lesión lobulada, heterogénea, con contenido graso evidente en las imágenes de TC (A). Similares hallazgos se evidencian en la RM (B, C y D), con caída de la señal en la secuencia ponderada en T1 fuera de fase (C), traduciendo contenido graso intra- y extracitoplasmático.
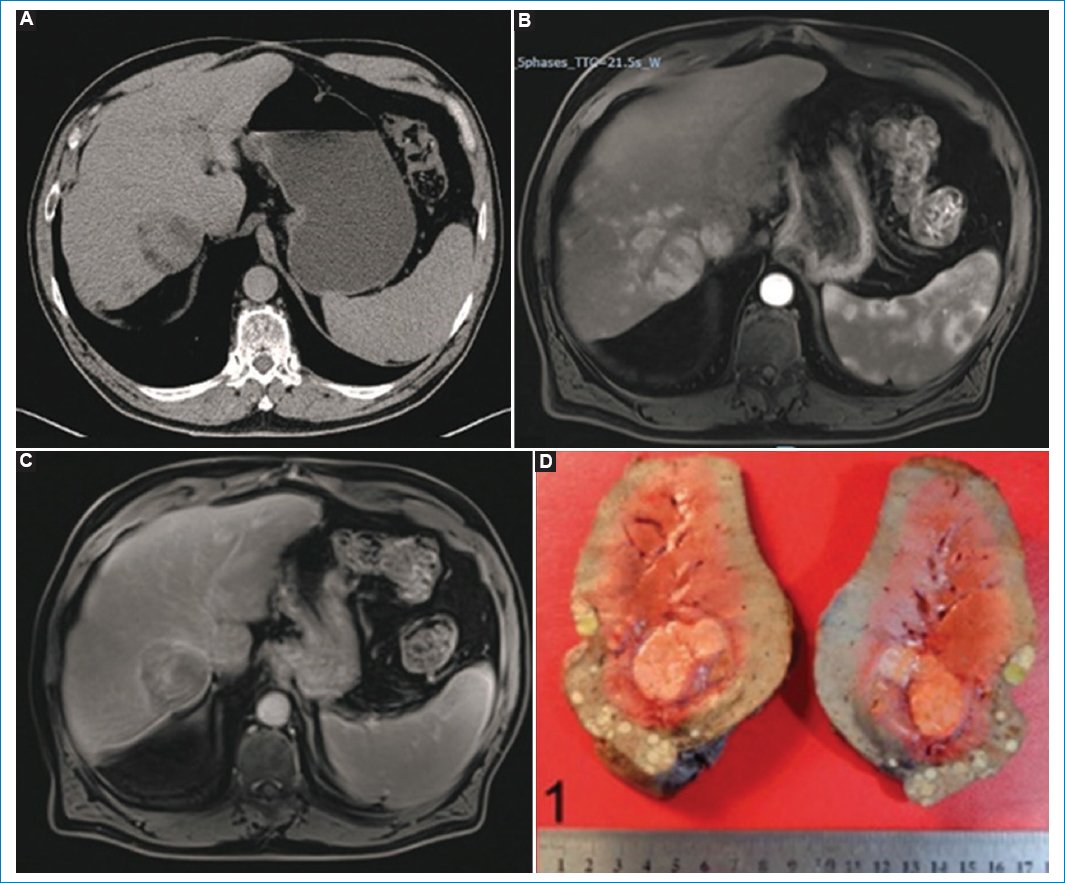
Figura 7. Paciente de sexo masculino, de 59 años, que presenta una lesión focal heterogénea con contenido graso evidente en la TC (A). En la RM con contraste endovenoso en fase arterial tardía se identifica realce hipervascular en mosaico, asociado a realce “en corona” y presencia de lesiones nodulares satélite hipervasculares (B). En fase tardía se observa realce capsular (C). (D) Pieza quirúrgica.
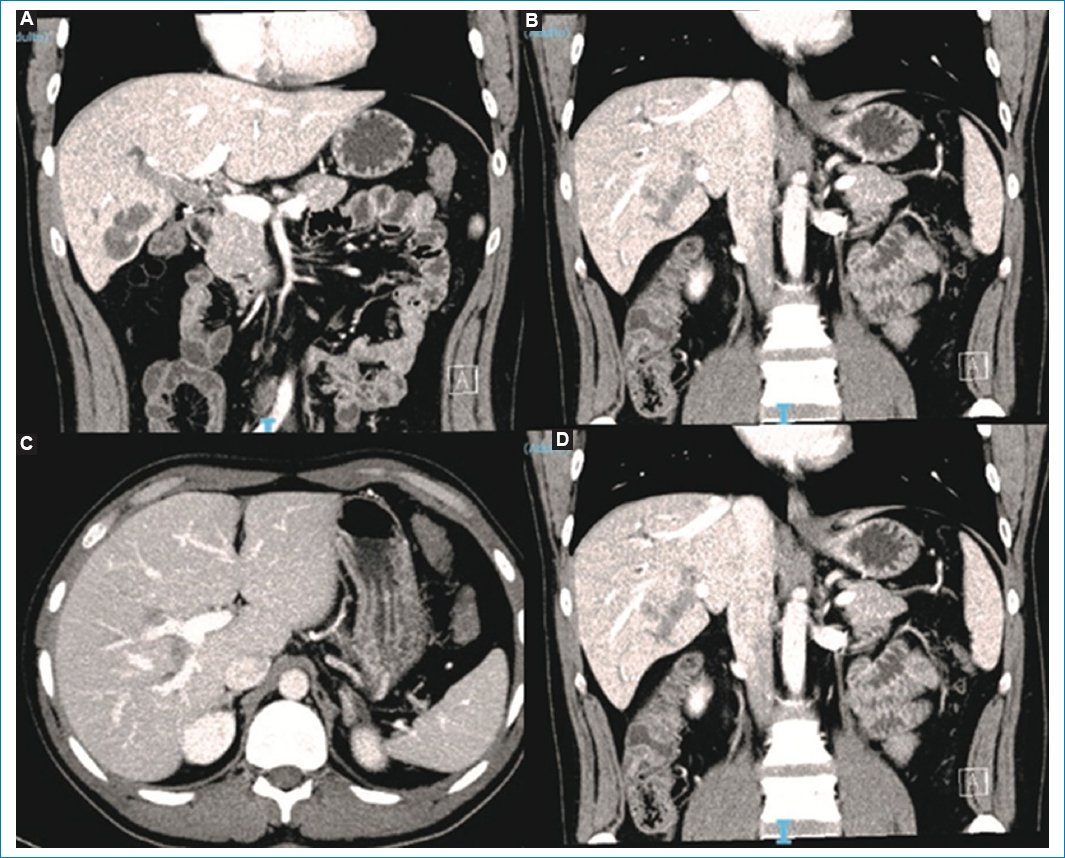
Figura 8. Paciente de sexo masculino, de 34 años, que presenta una lesión sólida con realce hipovascular y compromiso intraductal extenso en el segmento V, y parcial en el segmento VII, con dilatación de la vía biliar segmentaria. TC fase portal en plano coronal (A, B, y D) y en plano axial (C). Se reportó como colangiocar-cinoma intraductal, resultando en la anatomía patológica CHC con compromiso biliar en hígado sin cirrosis.
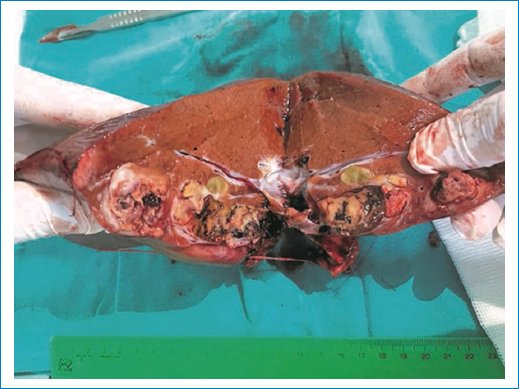
Figura 9. Pieza quirúrgica de CHC con afección biliar intrahepática.
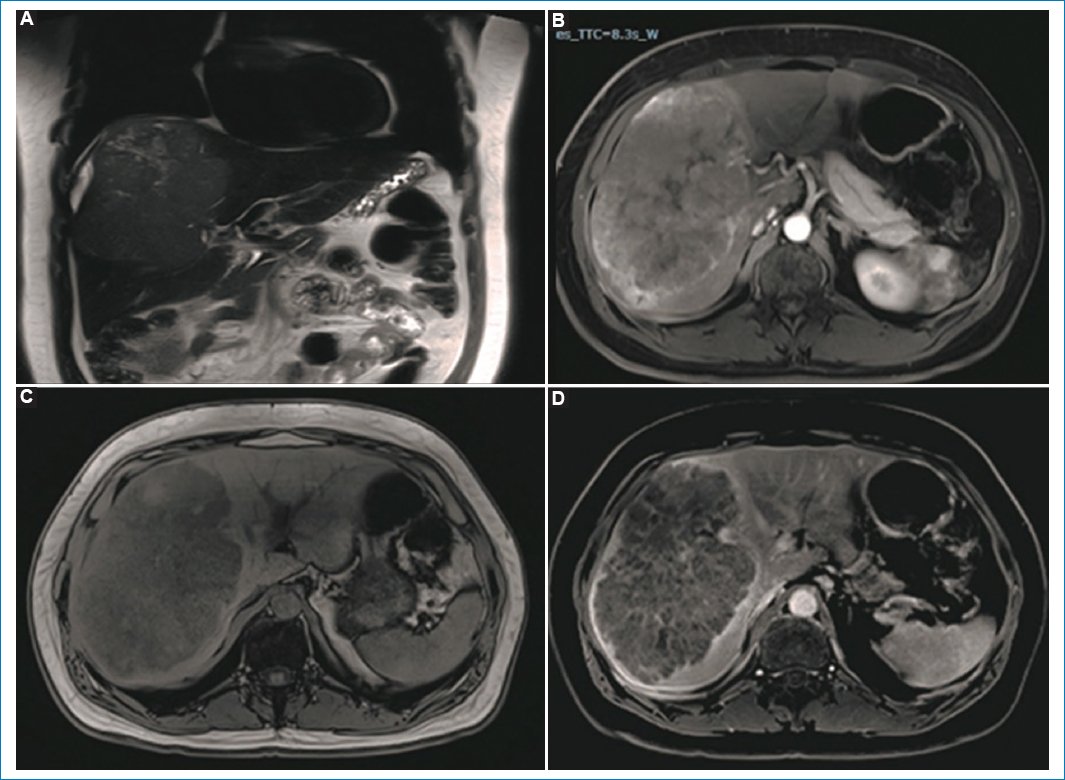
Figura 10. Paciente de sexo masculino, de 40 años, que presenta voluminosa lesión que ocupa la totalidad del lóbulo derecho. En la secuencia ponderada en T2 coronal (A) se evidencia infiltración del diafragma. En la secuencia ponderada en T1 con contraste endovenoso en fase de equilibrio se observa realce heterogéneo de las porciones sólidas (B). En la secuencia fuera de fase no hay focos de caída de señal (C). En fase tardía se hace evidente el realce capsular (D).
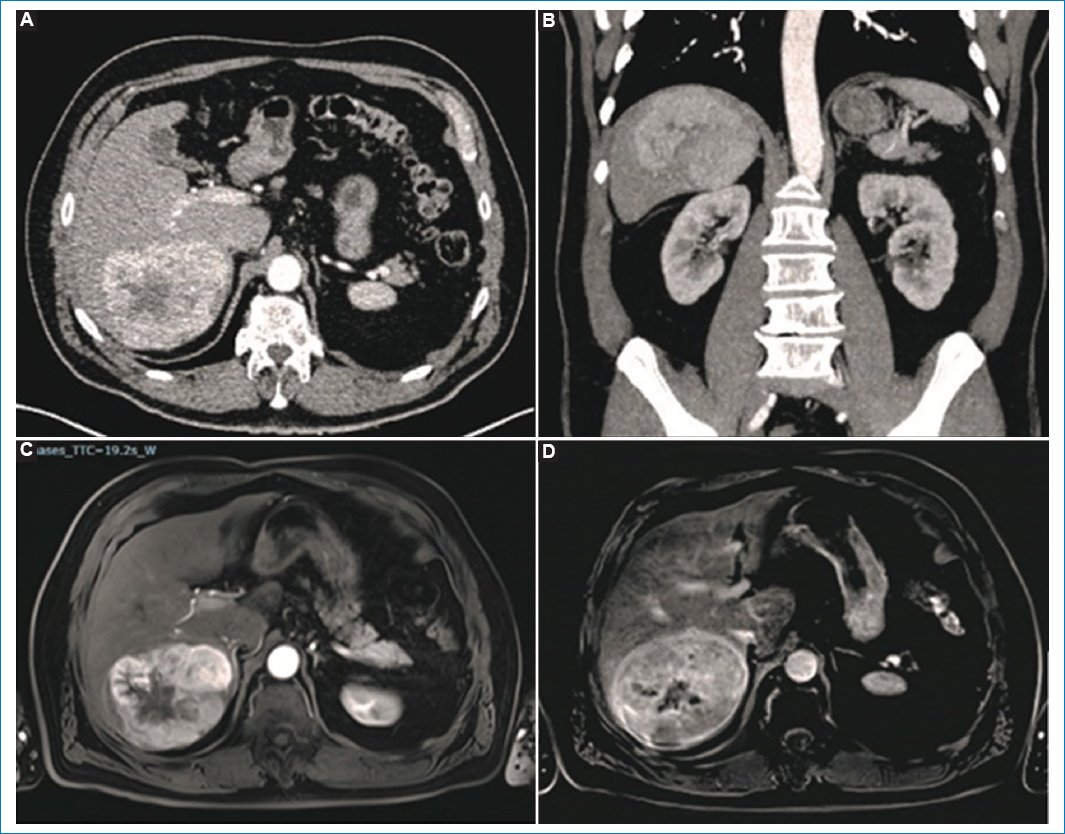
Figura 11. Paciente de sexo masculino, de 70 años, que presenta voluminosa lesión localizada en los segmentos V y VI, con centro necrótico y realce arterial periférico evidente en la TC (A y B) y la RM (C). En sustracción de fase tardía se observa el intenso realce capsular (D).
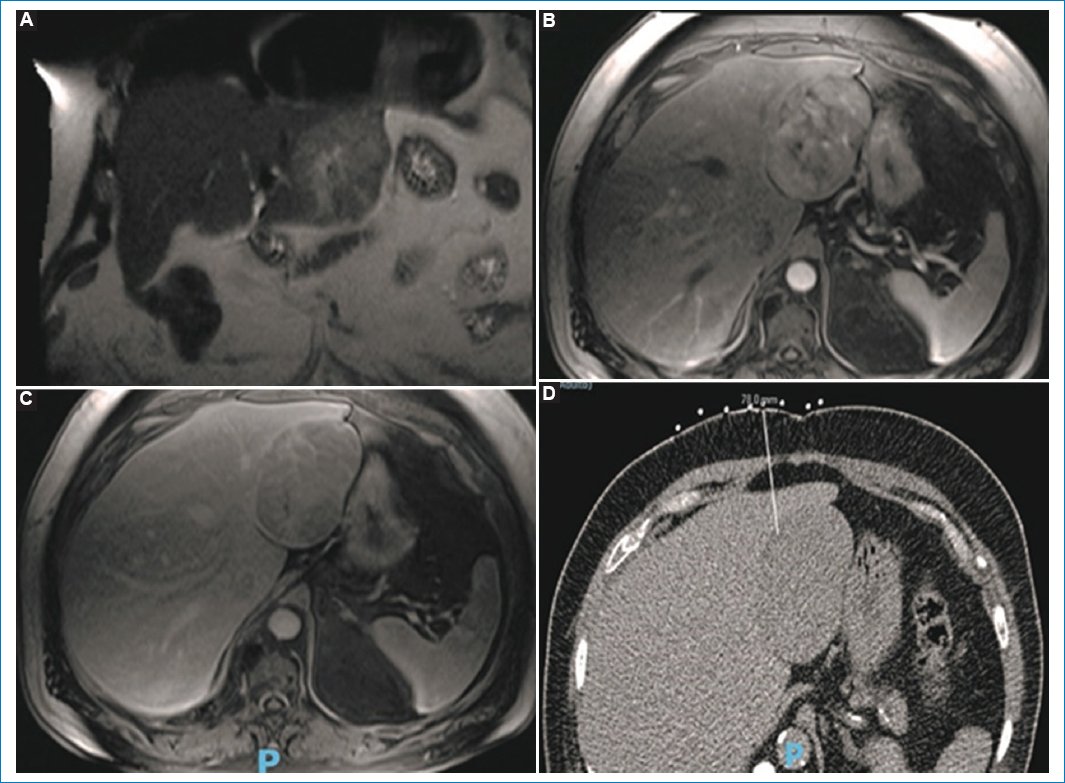
Figura 12. Paciente de sexo masculino, de 70 años, con antecedente de cáncer de colon. Se observa una lesión focal en el lóbulo izquierdo (A), con realce heterogéneo tras la administración del contraste endovenoso (B) y con presencia de cápsula en la fase tardía (C). Se realiza biopsia guiada bajo TC, que confirma el diagnóstico de CHC (D).
Discusión
La incidencia de CHC, si la restringimos a hígados sanos, según algunos estudios es del 10-12%1. En nuestra serie de casos, en total fueron 10 pacientes de sexo masculino con diagnóstico de CHC confirmado por biopsia o pieza quirúrgica, coincidente con otros estudios en los que la patología predomina en el sexo masculino. Al mismo tiempo, se presentaron asintomáticos, como hallazgo incidental o con solo dolor abdominal inespecífico, y con una edad media de presentación mayor que en series comparadas con pacientes cirróticos1. En nuestro estudio, la edad media de presentación fue de 64,9 años.
La analítica era normal en cuanto al perfil hepático (AST y ALT), y en los casos en los que se estableció la sospecha diagnóstica y aquellos que no se sospecharon, luego se obtuvieron los valores de alfa-fetoproteína, que fueron elevados solo en el 20% de los casos. No se realizó un seguimiento de la sobrevida en estos pacientes evaluados en nuestro estudio, aunque en series publicadas se pudo establecer que la sobrevida era mayor debido a la mejor reserva hepática en estos pacientes1,2. Se plantea la necesidad de establecer estrategias de vigilancia para disminuir la carga de enfermedad al momento del diagnóstico2.
El tamaño tumoral fue mayor en su eje largo que en otras series publicadas en relación a hígados con cirrosis, y el comportamiento con el material de contraste, tanto en la TC como en la RM, fue similar al descrito en hígados cirróticos3. En el estudio realizado por Fischer et al.4, las características independientes de la RM que indican CHC son hipointensidad en T1, hipo- o hiperintensidad en T2, falta de realce tumoral central, presencia de lesiones satélite y falta de captación de contraste específico del hígado. En nuestra serie, el 40% presentaron necrosis con falta de realce central.
El CHC se desarrolló en ausencia de cirrosis o factores de riesgo conocidos, y típicamente apareció como un tumor hepático sintomático grande con características clínicas, de laboratorio y de TC que lo distinguen de la mayoría de las otras masas hepáticas5. El tiempo de lavado con contraste se correlaciona con el grado histopatológico del CHC, mencionado en el estudio realizado por Jamwal et al.6, lo que determina nuevos paradigmas para establecer biomarcadores imagenológicos. El realce arterial no en anillo, el lavado, el realce en mosaico y la cápsula fueron los parámetros que mayormente orientaron al diagnóstico diferencial. La presencia de grasa en la lesión fue un marcador independiente de su sospecha en nuestra serie de casos.
El conocimiento de las características clínicas y de imagen precisas y de otras consideraciones diagnósticas para el hígado no cirrótico es esencial para mejorar la atención al paciente7. En el estudio realizado por Martínez-Mier et al.8 se demostró que la sobrevida global a cinco años fue del 55,4%. La resección hepática tuvo la mejor supervivencia a cinco años (72,7%). Todos los casos presentaron un hígado imagenológicamente sano y se plantea la realización de estudios que valoren de manera prospectiva la sobrevida9. La supervivencia global depende de la carga tumoral y está mucho menos influenciada por la función hepática10,11.
Aunque en nuestro estudio no se valoró cuantitativamente el grado de esteatosis, la esteatohepatitis no alcohólica como patología hepática del síndrome metabólico puede representar un factor de riesgo para el CHC, incluso en ausencia de cirrosis12. Deben realizarse estudios para evaluar la rentabilidad de la vigilancia del CHC en este grupo de pacientes13. Las estrategias de diagnóstico, pronóstico y tratamiento basadas en la genómica que se establecieron previamente en pacientes con enfermedad cirrótica también pueden extenderse a pacientes con CHC no cirrótico14. Para los CHC pequeños que se originan en hígados no cirróticos, la resección hepática es un tratamiento primario razonable, asociado con tasas favorables de supervivencia general y libre de enfermedad a cinco años15. A pesar de que en estos pacientes, al momento del diagnóstico, son tumores de mayor tamaño, se pueden plantear tratamientos con intención curativa16. En el estudio de Zeng et al.17, las características angiogénicas del CHC en hígados cirróticos y no cirróticos tienen una similitud notable; en nuestra serie, estas características fueron las que orientaron a establecer el diagnóstico en la gran mayoría de los casos. Un caso de sexo masculino se presentó a la edad de 40 años con una gran lesión con área necrótica central y solo cápsula periférica, que se estableció como probable adenoma beta catenina. En otro caso se presentó una lesión extensa de afección intrabiliar, informándose como colangiocarcinoma intrahepático intraductal y obteniendo como diagnóstico histopatológico y por inmunohistoquímica en dos oportunidades CHC en hígado no cirrótico. Esta variante esta descrita en menos del 10% de los tumores primarios hepáticos y se relaciona con mal pronóstico18. En el 40% de los casos estuvo asociado a antecedentes clínicos de diabetes tipo 2, dislipidemia y obesidad, por lo que sería conveniente evaluar en forma exhaustiva el grado de esteatosis. Con LI-RADS, en pacientes con cirrosis, se logró acercar al diagnóstico con un valor predictivo positivo cercano al 100% sin necesidad de biopsia18. Los estudios recientes han mostrado características de imagen que pueden permitir la predicción de factores pronósticos relevantes, como el grado del tumor, la invasión vascular y el subtipo patológico. Algunas de estas características de imagen se incorporan en el LI-RADS, y otras pueden agregarse en el futuro. La incorporación de datos de imágenes, patológicos y moleculares en fenotipos radiológico-patológico y radiológico-patológico-molecular podría facilitar el tratamiento individualizado, servir como biomarcadores para la terapia y conducir a mejores resultados18.
Conclusiones
El CHC en el hígado no cirrótico solo se ha descrito en un 10-12% de los casos. De nuestra experiencia adquirida en estos pacientes y de los estudios publicados, se extrae que el comportamiento con el material de contraste no varía, ya que está dado por su fisiopatología, y tenemos que establecer la sospecha diagnóstica más allá de la ausencia de signos imagenológicos de cirrosis y sin datos clínicos de relevancia para su sospecha. La presencia de grasa fue el parámetro independiente que mayormente orientó al diagnóstico diferencial. Tanto la TC como la RM son herramientas fundamentales como parte de los métodos diagnósticos complementarios para establecer su sospecha, y la consecuente derivación e interconsulta al servicio de hepatología.
Financiamiento
Los autores declaran no haber recibido financiamiento para este estudio.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Consideraciones éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad, consentimiento informado y aprobación ética. Los autores han seguido los protocolos de confidencialidad de su institución, han obtenido el consentimiento informado de los pacientes, y cuentan con la aprobación del Comité de Ética. Se han seguido las recomendaciones de las guías SAGER, según la naturaleza del estudio.
Declaración sobre el uso de inteligencia artificial. Los autores declaran que no utilizaron ningún tipo de inteligencia artificial generativa para la redacción de este manuscrito.