Introducción
El cáncer de pulmón es una de las causas de mayor mortalidad. En el mundo, en el año 2020 se registraron 2,21 millones de nuevos casos de carcinoma pulmonar y 1,8 millones de estos individuos murieron por la enfermedad1.
En nuestro país, según datos publicados por el Instituto Nacional del Cáncer, en 2020 se ubicó en el tercer lugar del listado de frecuencias de neoplasias, por detrás del cáncer de mama y el colorrectal con 12.110 casos, ubicándose en el primer lugar de mortalidad con 9.258 casos2.
Podemos dividir el cáncer pulmonar en dos subgrupos histológicos: el de células pequeñas, que comprende entre el 10 y el 15% del total, y el de células no pequeñas, que representa el 85 a 90% restante. Este último es más agresivo, con una sobrevida aproximada del 16% a cinco años. A su vez, dentro de los principales tipos histológicos de este grupo encontramos el adenocarcinoma (40%), el carcinoma escamoso (25%) y el carcinoma de células grandes (10%)3.
La biopsia guiada por tomografía computada multidetector (TCMD) es uno de los métodos más utilizados para el estudio de nódulos pulmonares. A la vez, constituye el método de elección como guía para biopsia transtorácica con el fin de obtener una muestra redituable para su estudio histopatológico4.
El neumotórax, caracterizado por la presencia de aire en el espacio pleural, puede desarrollarse de forma espontánea o traumática, y esta última puede ser por iatrogenia en una biopsia pulmonar o por un trauma externo contuso o penetrante5,6.
El enfisema involucra el acrecentamiento de los espacios aéreos distales, los bronquiolos terminales, acompañado de destrucción de las paredes del espacio aéreo. Estos daños suponen un deterioro tanto funcional y fisiológico respiratorio como de la arquitectura del parénquima pulmonar, asociándose a un mayor riesgo de neumotórax durante una biopsia pulmonar6–8.
El objetivo de nuestro estudio fue analizar la influencia del enfisema sobre la frecuencia de neumotórax en el contexto de biopsia pulmonar percutánea con aguja gruesa guiada por TCMD, así como también el momento de aparición de esta complicación durante los distintos pasos de este proceso.
Método
Se trata de un estudio retrospectivo en el que se revisaron imágenes de una serie de 70 pacientes sometidos a biopsia pulmonar con aguja gruesa guiada por TCMD entre mayo de 2021 y abril de 2023. Los datos recolectados incluyeron la presencia de neumotórax como complicación del procedimiento y su gravedad, la presencia de signos tomográficos de enfisema y la ubicación de la lesión según tuviese contacto pleural o se encontrase profunda en el parénquima pulmonar. En los pacientes con enfisema, este fue clasificado cualitativamente como leve, moderado o confluente/avanzado según la declaración de la Sociedad Fleischner9.
Secundariamente, se registraron aquellos casos que presentaron hemorragia alveolar como complicación inmediata.
Los criterios de inclusión fueron edad entre 35 y 90 años, presencia de nódulo pulmonar solitario e indicación de toma de biopsia percutánea transtorácica guiada por TCMD. Se obtuvo por escrito el consentimiento informado de cada paciente previo a la realización del procedimiento.
Como criterios de exclusión, no se tuvieron en cuenta aquellos pacientes con ventilación mecánica asistida, aquellos en los que el procedimiento de biopsia fue realizado de forma multimodal (p. ej., con guía ecográfica y tomográfica en simultáneo) ni aquellos que fueron abordables más sencillamente por guía ecográfica según los criterios del intervencionista al momento de planificar el procedimiento. Se excluyeron, además, los pacientes en los que una vez iniciado el procedimiento se detectó una imagen no posible de biopsiar por las características propias del nódulo o del parénquima circundante, y aquellos en los que no se alcanzó a tomar muestra debido a intolerancia al decúbito o manifestación de claustrofobia en la sala de tomografía. No se tuvieron en cuenta pacientes sometidos a biopsia con anestesia general.
Las punciones fueron realizadas por un médico intervencionista entrenado con más de 10 años de experiencia en el campo. Se utilizó como método de elección la guía tomográfica, especialmente para aquellos pacientes que mostraron nódulos pulmonares solitarios no abordables por ecografía dado el tamaño tumoral, la interposición de parénquima pulmonar y la condición clínica del paciente debido al enfisema. Se seleccionaron también aquellos pacientes con nódulo pulmonar situado periféricamente, no abordable por vía transbronquial (Fig. 1 A)10.
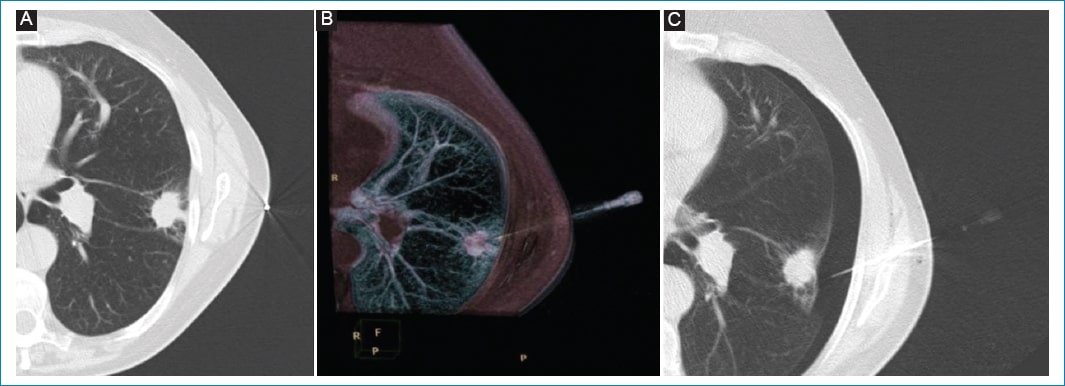
Figura 1. (A) Paciente de 66 años con un nódulo pulmonar periférico en el lóbulo superior izquierdo evidenciado por TCMD, sin contacto pleural, aunque con espiculaciones hacia la misma. Se observa abordaje lateral y marcación metálica sobre la piel para la planificación del trayecto de la aguja. (B) Imagen 3D de TCMD que muestra la aguja coaxial ubicada en la lesión y el estilete colocado. (C) Imagen axial de TCMD de control durante el procedimiento, en la que se observan la aguja colocada y la presencia de neumotórax.
Las biopsias se realizaron con aguja gruesa Tru-cut de 18 G, guiadas por TCMD (Phillips mx16EVO2), y se adquirieron imágenes de baja dosis de 120 kV/100 mA, con un espesor de corte de 3 mm y un intervalo de reconstrucción de 3 mm. Se realizaron en primera instancia imágenes de TCMD con un campo de exploración amplio con el fin de medir la lesión y elegir el sitio de punción. Previamente se colocó al paciente una guía metálica sobre la piel para determinar el punto de entrada de elección para la punción. El decúbito del paciente varió entre dorsal, supino y lateral respecto a la localización del nódulo y la elección del trayecto más apropiado. Luego, se esterilizó el plano cutáneo de la zona marcada con solución de povidona yodada, se colocaron campos estériles y se procedió a la aplicación de anestesia local, con infiltración del trayecto hasta la pleura con lidocaína al 2%. Todas las biopsias fueron realizadas con previa colocación de una aguja coaxial de 17 G en la dirección escogida, utilizando imágenes de TCMD seriadas durante el recorrido de la aguja para controlar el ángulo, la trayectoria y la profundidad de esta hasta alcanzar el nódulo que se deseaba biopsiar. En concordancia con la literatura, se dejó la aguja coaxial colocada en el interior de la lesión con el fin de entrar al parénquima pulmonar repetidas veces, con recolocación del estilete luego de cada muestra para evitar el ingreso repetido al parénquima, disminuyendo el tiempo del procedimiento, el daño de estructuras importantes y sus complicaciones11 (Fig. 1 B).
Una vez alcanzado el nódulo diana, se avanzó a través de la aguja coaxial con aguja de biopsia semiautomática de 18 G y se realizaron tomas de muestras histológicas, las cuales fueron analizadas por el patólogo presente. La cantidad de muestras tomadas dependió del análisis del material por parte del patólogo y de la condición clínica del paciente. Se tomaron entre dos y cuatro muestras en los diferentes casos, sin individualizar dentro de las variables este dato. El tamaño de la muestra dependió del tamaño tumoral, con una longitud máxima de muestra obtenida de 20 mm, acorde a la capacidad de la aguja utilizada, la cual presenta dos opciones de corte: 10 y 20 mm. Los nódulos pulmonares fueron atravesados por el bisel, evitando abarcar parénquima sano circundante en la toma de muestra. El procedimiento fue realizado con apneas momentáneas al momento de ingreso y de progresión de la aguja, así como también en el momento de retirarla al finalizar el procedimiento.
Se realizaron, luego de cada toma de muestra, controles imagenológicos por TCMD del sitio de punción con el fin de confirmar o descartar complicaciones (neumotórax, hemorragia). Luego se posicionó inmediatamente al paciente en el decúbito opuesto al sitio de punción para minimizar la posibilidad de aparición de neumotórax5.
Tras la biopsia, los pacientes se mantuvieron en observación clínica por dos horas. Aquellos que presentaron complicaciones fueron evaluados y seguidos en el tiempo por médicos del servicio de cirugía, y se les realizaron controles imagenológicos periódicos12.
En cuanto al análisis estadístico, se analizaron los datos en cuadros de doble entrada, con variables únicas y múltiples combinadas. Se evaluó el riesgo relativo (RR), con intervalo de confianza del 95% (IC95%), de neumotórax según la presencia de enfisema y el contacto con la pleura. Para las comparaciones entre estas variables categóricas se utilizó la prueba de χ2.
El estudio contó con la aprobación del comité de ética institucional.
Resultados
Los datos demográficos, las características de la lesión, el posicionamiento del paciente y las complicaciones se describen en la tabla 1.
Tabla 1. Características demográficas
| N.º de pacientes | 70 | |
|---|---|---|
| Media | DE | |
| Edad, años | 67 | ± 10,14 |
| Mediana | RIC | |
| Tamaño de la lesión (mm) | 29 | 22,75 |
| N.º de lesiones con contacto pleural | 34 | |
| N.º de lesiones sin contacto pleural | 36 | |
| Distancia a la pleura | 10 | 9 |
| n | % | |
| Enfisema | ||
| Leve | 18 | 67 |
| Moderado | 5 | 18 |
| Confluente/avanzado | 4 | 15 |
| Decúbito | ||
| Anterior | 16 | 23 |
| Lateral | 12 | 17 |
| Posterior | 42 | 60 |
| Complicaciones | ||
| Neumotórax | 14 | 20 |
| Hemorragia | 18 | 26 |
|
DE: desviación estándar; RIC: rango intercuartílico. |
||
Se analizaron 70 estudios de TCMD de pacientes sometidos a biopsia percutánea de nódulo pulmonar, de los cuales 27 (39%) mostraron signos tomográficos de enfisema. De ellos, 18 (67%) presentaban signos de enfisema leve, cinco (18%) mostraron enfisema moderado y cuatro (15%) enfisema confluente/avanzado.
Un total de 14 (20%) pacientes desarrollaron neumotórax durante el procedimiento (Fig. 1 C). De ellos, 10 (71%) presentaron la complicación durante el retiro de la aguja coaxial y tres (21%) al momento del ingreso y ubicación de la aguja en el parénquima pulmonar. Dentro de estos últimos, al no poder alcanzar la toma de muestra, se consensuó con el equipo interdisciplinario para que luego de la mejoría clínica se realizara la biopsia en tiempo diferido.
Entre estos pacientes que desarrollaron neumotórax, 10 (71%) presentaban enfisema (RR: 4,0; IC95%: 1,4-11,4; p = 0,01), y de ellos, nueve (90%) desarrollaron el neumotórax al retirar la aguja coaxial.
Como dato adicional, de los pacientes que presentaron esta complicación solo dos (14%) requirieron la colocación de un tubo de avenamiento pleural para el tratamiento de neumotórax. Ambos presentaban enfisema, uno con características cualitativas de enfisema confluente/avanzado, a quien se le extrajo el tubo 10 días luego del procedimiento, considerado como efecto adverso mayor; y el otro enfisema leve, y se le retiró el tubo a las 48 horas, considerado como efecto adverso menor. Los dos pacientes fueron controlados con radiografías de tórax y no presentaron otras complicaciones (Fig. 2 A y B).
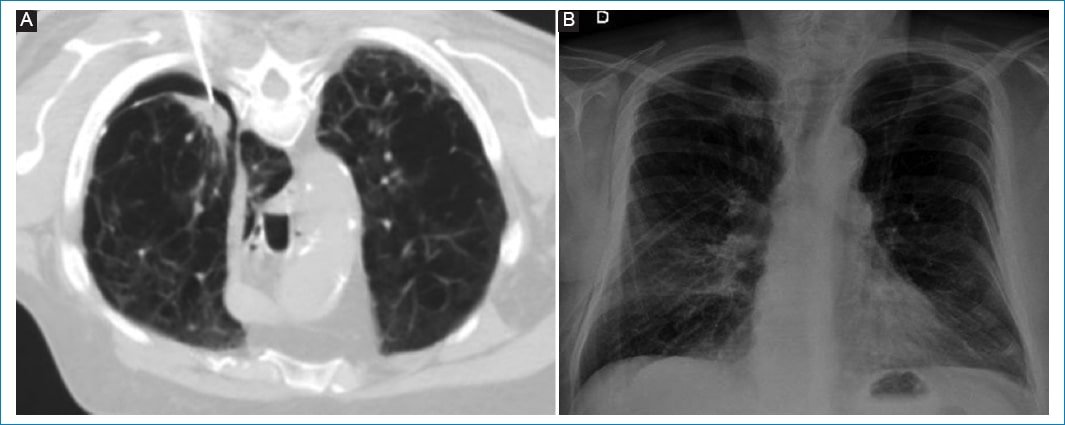
Figura 2. (A) TCMD axial de un paciente de 68 años con signos de enfisema confluente/avanzado y nódulo pulmonar en el ápice pulmonar. Se observan el extremo de la aguja ubicado en el espesor del nódulo y la presencia de neumotórax. (B) Radiografía de control posterior a la colocación de un tubo de avenamiento pleural, con visualización del mismo en el campo pulmonar derecho y neumotórax de grado 1 homolateral, con la opacidad nodular por debajo de la línea pleural.
Dentro del total, 43 (61%) pacientes no presentaron signos de enfisema. Entre ellos, solo cuatro (9%) desarrollaron neumotórax. La mayoría de los neumotórax fueron autolimitados y se resolvieron espontáneamente. Los pacientes que desarrollaron neumotórax presentaban nódulos pulmonares que medían entre 53 y 16 mm, con una mediana de 21 mm y un rango intercuartílico (RIC) de 5,5 mm.
Se evaluó, además, otra variable en relación a la ubicación de la lesión con respecto a la pleura. Un total de 34 pacientes presentaron lesiones en contacto con la pleura, de los cuales solo dos (6%) desarrollaron neumotórax, comparado con aquellos 34 pacientes que presentaron nódulos pulmonares sin contacto pleural, de los que 12 (35%) presentaron neumotórax como complicación (RR: 0,17; IC95%: 0,04-0,69; p = 0,01).
Secundariamente, se recabaron datos sobre hemorragia alveolar, que es otra complicación frecuente durante las biopsias pulmonares. Un total de 16 (23%) pacientes desarrollaron esta complicación durante el procedimiento, y solo un paciente presentó ambas complicaciones, hemorragia y neumotórax, el cual fue de tipo laminar, resolviéndose las dos espontáneamente4.
Discusión
Las indicaciones de biopsia pulmonar han aumentado debido a nuevos avances, dado que se pueden detectar mediante pruebas moleculares alteraciones de genes específicos, como las mutaciones EGFR y KRAS y la translocación ALK, con el fin de aplicar una terapia dirigida.
La TCMD es el método de guía de biopsia más utilizado, por su gran resolución espacial4. La realización de la biopsia percutánea pulmonar con aguja de corte Tru-cut mediante técnica coaxial permite obtener mayor cantidad de tejido representativo a estudiar, disminuir las posibilidades de complicaciones, aminorar las molestias para el paciente, acortar el tiempo de realización de la biopsia y reducir las posibilidades de error de ubicación, en especial en lesiones profundas o difíciles de abordar11–14.
Si bien la TCMD sigue siendo el método de elección, la guía ecográfica es un método cada vez más utilizado debido a sus ventajas, como la ausencia de irradiación y la visión de la aguja en tiempo real. Además, ha demostrado una baja tasa de complicaciones, y por lo tanto ha sido aceptada como alternativa para lesiones en contacto pleural10.
En un metaanálisis reciente que investigó los factores de riesgo y las tasas de neumotórax después de una biopsia pulmonar percutánea en 23.104 pacientes de 36 artículos, la incidencia general combinada de neumotórax fue del 25,9% y la incidencia combinada de neumotórax que requirió la colocación de un tubo torácico fue del 6,9%; datos coincidentes con las pautas de la Sociedad de Radiología Intervencionista6,12.
La presencia de enfisema, así como también su gravedad, el menor tamaño de la lesión y la mayor profundidad de esta, se asocian con una mayor probabilidad de neumotórax12,15. En nuestro estudio comparamos la incidencia de neumotórax y la presencia de enfisema, y hallamos datos que coinciden con los descritos en la literatura, ya que, de los 14 casos con neumotórax, 10 (71%) presentaban signos de enfisema pulmonar. Nos enfocamos en el momento del procedimiento en el que se desarrolló el neumotórax y observamos que la mayor frecuencia fue una vez retirada la aguja coaxial, en el control tomográfico inmediato. Se ha descrito que en los pacientes en quienes se atraviesan bullas hay mayor tasa de neumotórax, y a su vez una mayor necesidad de colocación de tubo pleural en aquellos pacientes con enfisema, comparados con los que tienen parénquima sano. Asimismo, los pacientes con enfisema permanecen mayor tiempo con tubo pleural, posiblemente debido a las mayores presiones de las vías respiratorias, lo que podría impedir el cierre del trayecto de la aguja de biopsia5,6,16.
Del total de los pacientes que desarrollaron neumotórax, el 14%, correspondiente a dos casos, necesitaron tubo de avenamiento pleural, y aquel clasificado como evento adverso mayor debido a mayor estadía hospitalaria presentaba signos más graves de enfisema. Es probable que el mayor porcentaje de colocación de tubo pleural que el demostrado en la literatura se deba a un menor tamaño muestral. Sin embargo, coincidente con la literatura, en nuestro estudio, el neumotórax y la hemorragia alveolar, que es otra complicación frecuente, se resolvieron espontáneamente, con un pequeño porcentaje de pacientes que requirieron la colocación de tubo pleural, por lo que podemos decir que la TCMD sigue siendo un procedimiento seguro6,12,13.
Se observó en nuestra experiencia una relación estadísticamente significativa (p = 0,01) entre la ubicación de la lesión y el desarrollo de neumotórax, ya que la mayoría de los pacientes con esta complicación presentaban lesiones sin contacto pleural, dato también coincidente con la literatura5,17.
Por último, en cuanto a la hemorragia alveolar, reportamos una incidencia similar a la de neumotórax, con un 23%. De los pacientes que presentaron esta complicación, solo cuatro (15%) presentaban enfisema y solo un paciente del total de casos de hemorragia alveolar (6%) presentó neumotórax. La literatura plantea la hipótesis de que se deba probablemente a un llenado de sangre alveolar en el trayecto de la aguja, que puede impedir el paso del aire desde el espacio alveolar, o a la presencia de sangre en la superficie pleural que promueve la adhesión entre la pleura visceral y parietal13.
Algunas limitaciones de este estudio deben tenerse en cuenta. En primer lugar, que es de naturaleza retrospectiva, pudiendo haber limitaciones en la recopilación de datos. En segundo lugar, consideramos que en el futuro podremos tener un tamaño muestral mayor. En tercer lugar, contamos con pocas variables al analizar la incidencia de neumotórax. Y por último, la complicación del sangrado no fue tenida en cuenta en el análisis estadístico y es un aspecto que se debería considerar entre los riesgos de punzar pacientes con enfisema.
Conclusiones
El enfisema pulmonar es una condición que influye positivamente en la probabilidad de desarrollar neumotórax durante una biopsia pulmonar transtorácica. Pudimos observar, en nuestra experiencia, una mayor incidencia de neumotórax inmediatamente posterior al retiro de la aguja coaxial, al final del procedimiento. A su vez, el contacto pleural de las lesiones reduce la incidencia de neumotórax durante el procedimiento.
Financiamiento
Los autores declaran no haber recibido financiamiento para este estudio.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Uso de inteligencia artificial para generar textos. Los autores declaran que no han utilizado ningún tipo de inteligencia artificial generativa en la redacción de este manuscrito ni para la creación de figuras, gráficos, tablas o sus correspondientes pies o leyendas.